DOI: 10.20986/resed.2021.3874/2020
ARTÍCULO
EPIDEMIOLOGÍA, REPERCUSIÓN CLÍNICA Y OBJETIVOS TERAPÉUTICOS EN LA ARTROSIS
EPIDEMIOLOGY, CLINICAL IMPACT AND THERAPEUTIC OBJECTIVES IN OSTEOARTHRITIS
V. Mayoral Rojals1
1Unidad de Dolor. Hospital Universitari de Bellvitge. L’Hospitalet de Llobregat, Barcelona, España
ABSTRACT
Osteoarthritis is one of the main health problems in all countries, most prevalent in developed countries, probably due to factors such as increased longevity, a sedentary lifestyle and obesity. Health statistics show a continued growth in its overall impact and importance on disability.
The objective is to analyze and synthesize the health problem posed by osteoarthritis, providing epidemiological data on prevalence, clinical impact, loss of quality of life and costs it causes. Those therapeutic objectives that are clinically relevant, will be shown, both those preventive and modifiable as well as the cofactors that modify the degree of response to them.
Systematic review of the literature of the last 10 years in the Pubmed database for terms "Mesh" related to epidemiology, prevention, treatment, and patient reported outcomes for knee and hip osteoarthritis.
We have found great variability in reported epidemiological results, a consequence of the different inclusion criteria and methodology of studies, showing prevalence of 83% in Magnetic Resonance studies with asymptomatic patients up to 3.8% of symptomatic knee osteoarthritis in adult population studies. Age, female sex, ethnicity and obesity seem like the most important factors related to the disease. Other factors such as genetics, biomechanics resulting from sports and occupational injuries, hormonal, metabolic syndrome and sedentary lifestyles have shown a clear association with the disease. The direct and indirect cost of osteoarthritis represents between 0.5 and 1% of GDP, according to countries. The review of therapeutic goals shows that patients perceive as minimally relevant changes those therapies that achieve a decrease of 2 points or 33 % on the VAS pain scale, but these cut-off points will depend on the affected joint and the severity of the initial pain. The chronology and persistence of pain despite treatments that may correct the mechanical component such as joint replacement seems related to extraarticular factors such as psychological ones, non-nociceptive pain phenotype, other diseases that cause local or diffuse pain with different degrees of sensitization as well as sociocultural factors.
The incidence and prevalence of symptomatic osteoarthritis is high. We know those modifiable factors with which we can help patients and people prevent it or minimize its consequences on disability. Therapeutic efforts should be aimed at using resources that have shown real clinically relevant changes. We must also address those non-mechanical cofactors that promote the persistence of pain and enhance those therapeutic strategies that are based on a multidisciplinary approach.
Key words: Osteoarthritis, knee osteoarthritis, epidemiology, hip osteoarthritis, patient reported outcomes
RESUMEN
La artrosis es uno de los principales problemas de salud en todos los países, más prevalente en los países desarrollados probablemente debido a factores como el aumento de la longevidad, el sedentarismo y la obesidad. Las estadísticas de salud muestran un continuo crecimiento de su incidencia e importancia global sobre la discapacidad.
El objetivo es analizar y sintetizar el problema de salud que representa la artrosis, aportando datos epidemiológicos de prevalencia, repercusión clínica, pérdida de calidad de vida y costes que ocasiona. Se muestran los objetivos terapéuticos que son clínicamente relevantes, tanto aquellos preventivos o modificables como los cofactores que modifican el grado de respuesta a los mismos.
Se trata de una revisión sistemática de la literatura de los últimos 10 años en la base de datos PubMed para términos “Mesh” relacionados con epidemiología, prevención, tratamiento y resultados informados por el paciente para artrosis de rodilla y cadera.
Hemos encontrado una gran variabilidad en los resultados epidemiológicos comunicados, consecuencia de los diferentes criterios de inclusión y metodología de los estudios, mostrando prevalencias del 83 % en estudios con resonancia magnética en pacientes asintomáticos hasta el 3,8 % de artrosis sintomática de rodilla en estudios poblacionales en adultos. La edad, el sexo femenino, la etnia y la obesidad parecen ser los factores más importantes relacionados con la enfermedad. Otros factores como los genéticos, biomecánicos (consecuencia de lesiones deportivas y ocupacionales), hormonales, el síndrome metabólico y el sedentarismo han mostrado una clara asociación con la enfermedad. El coste directo e indirecto de la artrosis representa entre el 0,5 y el 1 % del PIB, según países. La revisión de los objetivos terapéuticos muestra que los pacientes perciben como cambios mínimamente relevantes aquellas terapias que consiguen una disminución de 2 puntos en la escala de dolor EVA o un 33 %, pero estos puntos de corte van a depender de la articulación afectada y del grado de dolor inicial. La cronificación y persistencia del dolor, a pesar de tratamientos que corrigen el componente mecánico como el protésico articular, parecen relacionados con factores extrarticulares como los psicológicos, fenotipos de dolor no nociceptivos, otras enfermedades que provocan dolor local o difuso con diferentes grados de sensibilización y otros factores socioculturales.
La incidencia y prevalencia de la artrosis sintomática es alta. Conocemos aquellos factores modificables con los que podemos ayudar a los pacientes y población a prevenirla o minimizar sus consecuencias sobre la discapacidad. Los esfuerzos terapéuticos deben ir encaminados a utilizar recursos que hayan mostrado cambios clínicamente. Debemos también incidir en aquellos cofactores no mecánicos que favorecen la persistencia del dolor y potenciar las estrategias terapéuticas que se apoyan en un enfoque multidisciplinar.
Palabras clave: Osteoartritis, artrosis, artrosis de rodilla, epidemiología, artrosis de cadera, dolor, resultados informados por el paciente
INTRODUCCIÓN
La artrosis es uno de los principales problemas de salud en todos los países, más prevalente en los países desarrollados, probablemente debido a factores como el aumento de la longevidad, el sedentarismo y la obesidad. Las estadísticas de salud muestran un continuo crecimiento de su incidencia e importancia global sobre la discapacidad (1,2). Su coste sanitario es muy alto, situándose entre las diez primeras causas de gasto sanitario directo en los Estados Unidos (3).
La artrosis es la pérdida progresiva de cartílago articular. Suele ir acompañada de un proceso de reparación que implica esclerosis ósea, formación de osteofitos, deformidades articulares y procesos inflamatorios intercurrentes. Puede ser primaria o idiopática (muy relacionada con la edad afectando típicamente a múltiples articulaciones) o secundaria (consecuencia de otra enfermedad o lesión de la superficie articular, como por ejemplo trauma o enfermedad inflamatoria crónica (4,5).
Afecta sobre todo a las articulaciones de carga y aquellas con mayor movilidad. Una característica fundamental que debemos tener en cuenta es la disociación clínico-radiológica, siendo la patología paradigmática que define la incierta relación que existe entre el grado de destrucción tisular, la activación nociceptiva y el grado de dolor o pérdida de funcionalidad percibido finalmente por el paciente (6,7).
El objetivo de esta revisión es analizar, con la última información disponible, el problema de salud que representa la artrosis, aportando datos epidemiológicos de prevalencia, repercusión clínica, pérdida de calidad de vida y costes que ocasiona. También se abordará cómo debemos definir los objetivos terapéuticos que sean clínicamente relevantes, tanto aquellos preventivos o modificables como los cofactores que modifican el grado de respuesta a los mismos.
Correspondencia: Víctor Mayoral Rojals
mayorale@bellvitgehospital.cat
MATERIAL Y MÉTODOS
Dada la alta prevalencia de la enfermedad y las múltiples articulaciones que se pueden ver afectadas, la revisión se ha ceñido principalmente a las dos articulaciones más prevalentes y que ocasionan mayores problemas de salud, la gonartrosis y la artrosis de cadera.
Para ello, se han hecho las siguientes búsquedas en la base de datos Pubmed, con los siguientes criterios:
En total se han revisado 99 artículos, incluidos artículos citados en la búsqueda precedente y aquellos citados en dichos originales que se ha considerado importantes, aunque no se ciñan a los dos tipos de artrosis estudiados.
RESULTADOS
Prevalencia, repercusión clínica y pérdida de calidad de vida
La artrosis afecta a alrededor de 302 millones de personas en el mundo, y es una de las causas principales de discapacidad (8). En el estudio “Global Burden of Diseases - GBD”, que estudia la prevalencia, incidencia y los años de vida vividos con discapacidad a causa de diferentes enfermedades globalmente (en 195 países), la artrosis ha incrementado su importancia con los años. Así, la artrosis se encontraba entre las 30 enfermedades más comunes a nivel mundial en el 2016, habiendo crecido su prevalencia un 30 % desde el 2006. Si excluimos las enfermedades comunicables, en realidad se situaba en el 23.º lugar. Su peso sobre la discapacidad es mayor, así si medimos los años vividos con discapacidad, en el 2016 era ya la 12.ª causa global y la 10.ª entre las enfermedades no comunicables. La media en % de incremento de años vividos con discapacidad del 2006 al 2016 fue del 31 % (2).
En un estudio previo del GBD en 2010 con datos de 187 países, la prevalencia estimada de artrosis de rodilla sintomática confirmada por radiología fue del 3,8 % (3,6-4,1 % IC 95 %), más prevalente en mujeres 4,8 % que en hombres 2,8 %, con un pico alrededor de los 50 años (9).
En el mismo estudio, la prevalencia estandarizada por edad para artrosis sintomática de cadera confirmada por radiología fue del 0,85 %, no observándose tantas diferencias por sexo, con una prevalencia de 0,98 % en mujeres y 0,7 % en hombres. De nuevo, como en todo tipo de artrosis, se observó un aumento relacionado con la edad (9).
En estudios observacionales, con metodología de identificación de casos como el estudio EPISER realizado en España para población mayor de 20 años, la prevalencia de la artrosis sintomática de rodilla fue del 10,2 % (8,5-11,9 % IC 95 %), siendo más prevalente en mujeres (14 %) que en hombres (5,7 %) (4,10). La artrosis sintomática de cadera afecta entre el 3,5 y el 5,6 % de los mayores de 50 años, llegando al 10 % en mayores de 80 años (4).
En una revisión de estudios observacionales con metodología similar, pero incluyendo solo franjas de edad mayores que en el estudio EPISER (11), llama la atención que solo un tercio de la mitad de los pacientes con dolor de rodilla o cadera estudiados se pudo mostrar que se debía a artrosis sintomática.
Otra forma de conocer la prevalencia es a través de las encuestas nacionales de salud. La encuesta nacional de salud española del 2017 para problemas o enfermedades crónicas o de larga evolución padecidas en los últimos 12 meses y diagnosticadas por un médico en población adulta (https://www.ine.es/jaxi/Datos.htm?path=/t15/p419/a2017/p01/l0/&file=02023.px#!tabs-tabla) cifra en 6.822.300 habitantes (2.139.100 hombres y 4.683.300 mujeres) el número de pacientes con artrosis (excluyendo artritis) diagnosticados con esos criterios.
La artrosis está relacionada con costes económicos sustanciales. En el 2016 el gasto en salud estimado en los EE. UU. fue de $80 mil millones, lo que representó el 0,42 % del PIB y representó la 8.ª patología más costosa (3). En España se calcula que el coste de la artrosis de cadera y rodilla representan el 0,5 % del PIB (1). A esto hay que sumar los costes indirectos, incluidos los laborales, llegándose a estimar que en los países desarrollados el coste total está entre el 1 y el 2,5 % del PIB. La mayor parte de los costes directos se deben a los costos de la cirugía de reemplazo articular (12). Como ejemplo, en el Reino Unido, se realizaron más de 185.000 reemplazos primarios de cadera y rodilla en 2016, y el número aumentará sustancialmente en relación con el envejecimiento de la población (13). En los EE. UU., la incidencia de procedimientos de reemplazo de articulaciones es alta, con más de 1 millón de reemplazos totales de cadera y rodilla (datos del 2010) (14). La estimación de que la prevalencia de 2010 de reemplazo total de cadera y rodilla entre la población total de EE. UU. fue 0,83 y 1,52 %, respectivamente. La prevalencia de artroplastia total de cadera y rodilla entre adultos de 50 años de edad o más fue de 2,34 y 4,55 %, respectivamente. Para ambos procedimientos, la prevalencia fue mayor entre las mujeres que entre los hombres. La prevalencia aumentó con la edad y de manera más pronunciada para la artroplastia total de rodilla que para la artroplastia total de cadera (14).
Objetivos terapéuticos
Los objetivos terapéuticos van a ir encaminados a prevenir y tratar aquellas causas modificables con estrategias que hayan mostrado no solo significación estadística sino también relevancia clínica para el paciente. El concepto de mejoría mínima clínicamente importante (MMCI), definida como el cambio más pequeño en la medición que significa una mejora importante en los síntomas de un paciente, parece la variable resultado más apropiada a tener en cuenta. En los ensayos clínicos, proporciona a los lectores información adicional sobre el tamaño del efecto al expresar los resultados de manera más significativa (es decir, como porcentaje de pacientes mejorados) (15).
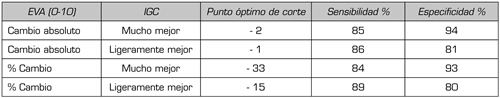
Los puntos de corte para una MCII en estudios que valoran el dolor en diferentes enfermedades osteomusculares son conocidos desde hace tiempo y se muestran en la Tabla I, con una disminución de dos puntos en la escala de EVA o un 33 % de mejoría equivalente a una mejoría perceptible como importante por el paciente (16).
Tabla I. Cambios mínimos clínicamente importantes en la intensidad del dolor musculoesquelético crónico medidos en una escala numérica

Adaptada de referencia bibliográfica 16.
En un estudio con pacientes con artrosis de rodilla y cadera sometidos a un tratamiento farmacológico, la MMCI se definió como el percentil 75 del cambio en la puntuación entre los pacientes cuya evaluación de la respuesta al tratamiento fue “buena”, para las tres variables de resultado informadas por los pacientes: dolor, evaluado en una escala analógica visual (EVA); evaluación global del estado de la enfermedad, en una EVA; o la puntuación de la subescala de función del Índice de osteoartritis de las universidades de Western Ontario McMaster (WOMAC) (Tabla II) (15). La MMCI puede considerarse como un objetivo de tratamiento desde la perspectiva del paciente y contrasta los cambios dentro de los pacientes a nivel individual (proporción de pacientes mejorados) en lugar de a nivel de grupo (cambio medio en una variable).
Tabla II. Evaluación de cambios clínicamente relevantes comunicados por el paciente con artrosis de rodilla y cadera: mejoría mínima clínicamente importante (MMCI)
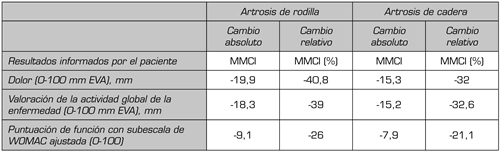
MMCI: mejoría mínima clínicamente importante. EVA: escala visual analógica.
Adaptada de referencia bibliográfica 15.
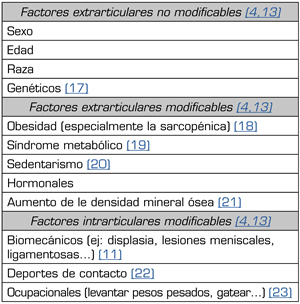
En la literatura estudiada, se han identificado diversos factores asociados con la artrosis, unos no modificables y otros sí (Tabla III). No hemos encontrado ensayos clínicos que estudien, dentro de una estrategia terapéutica conjunta, un abordaje conjunto de estos factores modificables, explorando factores sinérgicos y el peso individual de cada uno de ellos en la progresión de la enfermedad en un análisis multivariante.
Tabla III. Factores modificables y no modificables más relacionados con la progresión de la artrosis
La intensidad de dolor y la discapacidad asociada a enfermedades musculoesqueléticas, entre ellas la artrosis, están moduladas no solo por la actividad de la enfermedad sino también por otros muchos factores como los sociales, religiosos, psicológicos, laborales, económicos o enfermedades acompañantes que potencian la sensibilización. Numerosas publicaciones enfatizan la importancia de hacer una valoración holística y no mecanicista del paciente, dado que la mayoría de estos condicionantes se pueden modular y ayudarían a conseguir un tratamiento exitoso y evitar la cronificación. En la Tabla IV se encuentran resumidas.
DISCUSIÓN
Las cifras de incidencia, prevalencia y repercusión sobre la calidad de vida de la artrosis varían considerablemente según las fuentes consultadas. La diferente metodología, desde estudios de autoinforme comunicado por el paciente hasta estudios poblacionales basados en múltiples registros médicos, encuestas de salud nacionales o aquellos con metodología aleatoria poblacional con o sin control clínico, difieren en sus resultados (12). A todo ello se suman los criterios utilizados para definir la artrosis. En concreto, y dada la disociación clínico-radiológica, con una alta prevalencia radiológica en población asintomática, que puede llegar al 83 % de los mayores de 50 años en estudios poblacionales con RM (30), es conveniente utilizar el criterio de artrosis sintomática en el que se hayan excluido otras causas que provoquen dolor en la articulación (11).
Lo que podemos asegurar es que se trata de uno de los principales problemas de salud que merma la calidad de vida, que se relaciona principalmente con diferentes factores no modificables como la edad, el sexo femenino, raza y etnias de diferentes países, con una importante influencia genética (Tabla III). Los factores modificables, como la obesidad sarcopénica, las lesiones articulares relacionadas con deportes de impacto o ciertos tipos de trabajo (carga de peso, cuclillas…), el síndrome metabólico, la diabetes u otras enfermedades inflamatorias articulares, deben tenerse en cuenta en las estrategias preventivas y terapéuticas (4,13,17). El hábito tabáquico, el consumo de alcohol o la dieta, no parecen mostrar resultados consistentemente protectores en la evolución de la artrosis (11,13).
Todas nuestras actuaciones deben ir encaminadas a obtener resultados cínicamente relevantes tanto en la intensidad del dolor como la rigidez y funcionalidad. En las estrategias terapéuticas, dada la diversidad y potenciación de los diferentes factores comórbidos que están actuando a la vez en la mayoría de los pacientes, deberemos actuar con múltiples tratamientos desde dietéticos a rehabilitadores, farmacológicos e intervencionistas. Aquellas estrategias que no consigan una mejoría aceptable y relevante nos las tendremos que replantear. Si usamos escalas unidimensionales, un punto de corte (como la disminución en 2 puntos de la escala EVA de dolor o un 33 % de mejoría (Tabla I) parece un objetivo fácilmente interpretable para cualquier patología osteomuscular dolorosa (16). Siendo más rigurosos, y en concreto valorando el éxito de los diferentes objetivos terapéuticos (dolor, actividad de la enfermedad y funcionalidad) en artrosis de rodilla y cadera, se aconseja utilizar los criterios mostrados en la Tabla IV. En dicha tabla, adaptada del estudio de Tubach y cols. (15), la subescala de funcionalidad correspondiente al cuestionario WOMAC se debe ajustar y normalizar a una escala 0-100, y no usar el valor absoluto.
Tabla IV. Factores relacionados con la cronificación del dolor en enfermedades musculoesqueléticas articulares y mala respuesta al tratamiento

Aunque el concepto de mejoría mínima clínicamente importante (MMCI) nos va a ser muy útil para valorar qué intervenciones debemos hacer, se trata de una variable que depende no solo del tipo de artrosis sino también de la severidad del dolor y la pérdida de funcionalidad inicial. Así, los pacientes que presentan los síntomas más graves deben experimentar un cambio mayor para considerarse mejorados (15).
El coste que supone toda la vía clínica desde el diagnóstico de la artrosis sintomática hasta los casos en que acaban precisando un reemplazo articular, y seguimiento posterior, es considerable. La cirugía es claramente coste-efectiva, por lo que van a seguir creciendo sus indicaciones, pero hemos de ser conscientes que la supervisión posterior con hasta un 20 % de pacientes con dolor persistente, seguirán siendo un reto clínico y económico. El prevenir, identificar y tratar correctamente aquellos pacientes que cronifican su dolor a pesar de la prótesis también va a ser un objetivo terapéutico que requiere de un esfuerzo considerable, investigador, social y clínico (31).
De nuevo, cuando valoramos y tratamos el dolor debido a la artrosis y otras enfermedades articulares, debemos realizar un enfoque multidisciplinar y holístico. Como se muestra en la Tabla IV, son muchos los cofactores que están relacionados con la persistencia y severidad del dolor, probablemente más importantes que el grado de lesión articular en aquellos que padecen esas comorbilidades (27).
En resumen, la incidencia y prevalencia de la artrosis sintomática es alta. Conocemos aquellos factores modificables con los que podemos ayudar a los pacientes y población a prevenirla o minimizar sus consecuencias sobre la discapacidad. Los esfuerzos terapéuticos deben ir encaminados a utilizar recursos que hayan mostrado cambios clínicamente relevantes y que serán abordados en el resto de esta monografía. Finalmente, en lo que respecta al dolor, debemos incidir en aquellos cofactores no mecánicos que favorecen la persistencia del mismo y potenciar las estrategias terapéuticas que se apoyan en un enfoque multidisciplinar.
BIBLIOGRAFÍA