DOI: 10.20986/resed.2021.3924/2021
NOTA CLÍNICA
SCHWANNOMA DE PLEXO BRAQUIAL Y TOXINA BOTULÍNICA: A PROPÓSITO DE UN CASO
BRACHIAL PLEXUS SCHWANNOMA AND BOTULINUM TOXIN: A CASE REPORT
S. Bella Romera1
M. Bonet Beltrán2
A. Mira Puerto1
M. Duart Oltra1
V. Moreno Rodríguez1
P. Sala Francino1
1Servicio de Oncología Radioterápica. Hospital Universitari Arnau de Vilanova. Lleida, España
2Servicio de Anestesiología, Reanimación y Terapéutica del Dolor. Unidad de Dolor. Hospital Universitari Sant Joan. Reus, Tarragona, España
RESUMEN
Los schwannomas de plexo braquial son tumoraciones desarrolladas a partir de las vainas neurales de rara presentación, pero evolución benigna. Pueden ocasionar clínica, generalmente de tipo neuropático, por crecimiento local con el consiguiente efecto compresivo de estructuras neurales nobles como las raíces del plexo braquial.
La toxina botulínica es una neurotoxina sintetizada por la bacteria clostridium botulinum. Su mecanismo de acción consiste en bloquear selectivamente los receptores colinérgicos de la unión neuromuscular, produciendo una parálisis neuromuscular temporal y reversible, recuperando la función en aproximadamente tres a seis meses.
Presentamos el caso de un paciente diagnosticado de schwannoma de plexo braquial con efecto compresivo creciente, a quien se le plantea tratamiento con toxina botulínica en los músculos escalenos.
Palabras clave: Schwannoma, plexo braquial, toxina botulínica A.
ABSTRACT
Brachial plexus schwannomas are tumors developed from the neural sheaths of rare presentation, but benign evolution. They can cause symptoms, generally of the neuropathic type, due to local growth with the consequent compressive effect of noble neural structures such as the roots of the brachial plexus.
Botulinum toxin is a neurotoxin synthesized by the bacterium Clostridium Botulinum. Its mechanism of action consists of selectively blocking the cholinergic receptors of the neuromuscular junction, producing a temporary and reversible neuromuscular paralysis, recovering function in approximately three to six months.
We present the case of a patient diagnosed with brachial plexus schwannoma with increasing compressive effect who was treated with botulinum toxin in the scalene muscles.
Key words: Schwannoma, brachial plexus, botulinum a toxine.
Recibido: 14-05-2021
Aceptado: 18-09-2021
Correspondencia: Susana Bella Romera
sbella@netics.cat
CASO CLÍNICO
Varón de 41 años de edad, sin alergias conocidas, administrativo, diagnosticado de schwannoma de plexo braquial derecho 4 años antes de ser atendido en la Unidad de Dolor (UD) de nuestro centro. Antecedentes familiares de schwannomas y neurofibromas.
El paciente debutó clínicamente dos años antes con parestesias y disestesias en el primer y segundo dedos de la mano derecha, predominantemente en la cara palmar. Una primera resonancia magnética (RM) del plexo braquial derecho mostró una lesión de tronco medio de la séptima raíz, entre ambos músculos escalenos, de 4 x 4 x 23 mm. En controles de imagen posteriores la lesión tumoral persistía a la altura de los cuerpos vertebrales C7-T1, siendo compatible con neurinoma con mínimo crecimiento milimétrico. Tras consultar a un especialista en neurocirugía, se decidió tratamiento conservador, dado el lento crecimiento de la tumoración y ante la imposibilidad de asegurar unos resultados funcionales óptimos con la resección de la misma.
En el momento de la primera visita en la UD, el paciente explicaba crisis de dolor neuropático (entre tres y cuatro al día), de segundos de duración, transitorias y fluctuantes, sin un claro predominio horario. EVA 0/10 en reposo, 8/10 durante las crisis. El paciente era laboralmente activo, tenía buen estado general y descanso nocturno, y sin tratamiento analgésico de base. En la exploración física destacaba la palpación de una tumoración interescalénica derecha de consistencia dura pero elástica, dolorosa a la manipulación, pero sin contractura muscular asociada apreciable, con movilidad cervical conservada y no dolorosa.
Con la orientación diagnóstica inicial de schwannoma de plexo braquial derecho con escasa repercusión clínica, se decidió actitud expectante. Se instauró tratamiento analgésico de primer escalón y ansiólisis a demanda para dormir. El paciente era reticente al tratamiento neuromodulador debido a sus efectos secundarios. Seis meses después, tras una nueva RM de control, se observó un discreto crecimiento de la lesión con probable efecto compresivo por los músculos escalenos anterior y medio (Figuras 1 y 2). Se indicó una infiltración diagnóstico-terapéutica con toxina botulínica tipo A (Botox®) ecodirigida. Las crisis de dolor eran más frecuentes y de más minutos de duración y empezaban a afectar su calidad de vida. EVA 2-3 en reposo, 8-9/10 en las crisis.

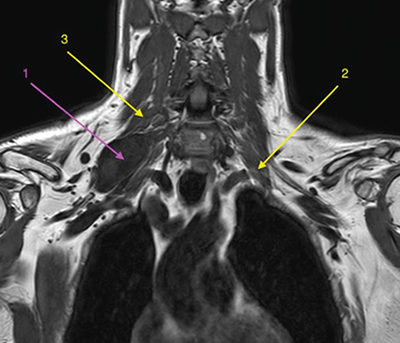
Fig. 1. RM coronal en T1. 1. Schwannoma de plexo braquial derecho. 2. Músculo escaleno anterior izquierdo, para mostrar su ubicación relativa al plexo braquial ipsilateral, dado que en el lado derecho no se identifica claramente. 3. Músculo escaleno medio derecho
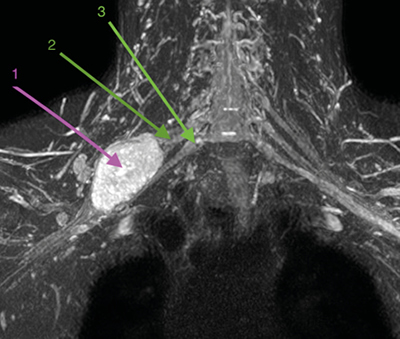
Fig. 2. RM coronal en STIR. 1. Schwannoma de plexo braquial derecho. 2. Tronco medio del plexo braquial. 3. Tronco inferior del plexo braquial
Firmado el consentimiento informado y con el paciente en ayunas, monitorización por pulsioximetría y en decúbito lateral izquierdo, se procedió a identificar con sonda ecográfica lineal de alta frecuencia los músculos escalenos anterior y medio, obteniéndose una buena imagen a nivel de C6-C7. Se empleó una cánula Pajunk® roma de 50 mm con alargadera, penetrando en la parte más céntrica de cada músculo, de lateral a medial con visión en plano, administrándose un total de 30 UI repartidas entre ambos músculos escalenos (volumen total 5 ml, a razón de 15 UI en un volumen de 2,5 ml en cada músculo). La TB se reconstituyó con suero salino balanceado (BBS). En el control telefónico a los 10 días, el paciente manifestó ya cierta mejoría de la clínica neuropática. Sin embargo, consultó alrededor de un mes más tarde por empeoramiento. Insistiendo en la anamnesis se descubrió que, a pesar de las recomendaciones, el paciente había ido a un centro de talasoterapia. Se propuso una segunda infiltración dos meses después de la primera, siguiendo la misma metodología (ecoguiada, intramuscular) y esta vez se emplearon 100 UI de toxina botulínica tipo A (volumen total 5 ml, a razón de 50 UI en un volumen de 2,5 ml en cada músculo), con buenos resultados. Alrededor del cuarto mes después del segundo bloqueo, el paciente solicitó una nueva infiltración por percibir que la clínica neuropática había ido retornando. Se realizó un tercer bloqueo ecodirigido de los mismos músculos con
100 UI de toxina de nuevo, tras el cual la clínica remitió durante casi siete meses. Posteriormente, el paciente fue infiltrado en tres ocasiones más con la misma dosis, con un promedio entre 6 y 7 meses entre las sesiones, sin ningún efecto secundario o indeseable.
DISCUSIÓN
Los tumores de plexo braquial son raros. Corresponden a tan solo un 5 % de todos los tumores con afectación de la extremidad superior. Los dos tipos de tumor que más frecuentemente pueden afectar la región del plexo braquial son los schwannomas y los neurofibromas. En ambos casos se trata de tumores de evolución benigna y surgen de la vaina del nervio. Los schwannomas se encuentran con mayor frecuencia en la región de la cabeza y el cuello, comprendiendo el 25 % de los mismos. Y solo un 5 % de estos lo hacen como tumores del plexo braquial (1-3).
La presentación clínica de estas tumoraciones a nivel del plexo braquial viene determinada por la localización, extensión y elementos neurales comprometidos (4-6).
En el caso presentado, nos encontramos ante un paciente afectado por un schwannoma desarrollado a expensas de las vainas del plexo braquial derecho con efecto compresivo sobre las raíces del mismo. Dada la ubicación de la tumoración a la altura entre los músculos escalenos anterior y medio, nos podría hacer considerar la situación además como un síndrome del opérculo torácico (SOT o TOS en la literatura anglosajona), dado que la directa relación de estos músculos con la tumoración en crecimiento supone un compromiso del espacio con las consiguientes manifestaciones neurológicas (7). El SOT hace referencia a un conjunto de trastornos como consecuencia de la compresión intermitente o persistente de los distintos elementos que salen del tórax hacia la extremidad superior, y que pueden ocasionar síntomas vasculares, neurológicos o combinados (8,9). En nuestro caso, nos encontraríamos ante un síndrome del opérculo torácico neurogénico en el que la causa real subyacente sería un schwannoma de plexo braquial en crecimiento en un espacio delimitado por los músculos escalenos. Siguiendo con esta hipótesis, y teniendo en cuenta trabajos previos en los que la TB ha sido empleada con éxito para relajar los músculos escalenos y así conseguir un aumento de espacio relativo en el llamado desfiladero torácico, nos planteamos una terapia similar (10,13). Consideramos que, al relajar los músculos escalenos anterior y medio gracias a la quimiodenervación con toxina botulínica, era muy plausible que el efecto restrictivo de la musculatura sobre la tumoración en crecimiento cediera y, con ello, se redujera la clínica (14-16), sin olvidar su posible papel en la transmisión del dolor, como abogan ya muchos autores (17,18).
La toxina botulínica (TB) produce una denervación química a nivel neuromuscular con la consecuente relajación muscular, mediante un bloqueo específico y reversible de la liberación de acetilcolina en las terminaciones periféricas, causando debilidad (a los dos-tres días de administración) y parálisis muscular (aproximadamente a los diez días), que se recuperan gradualmente con la regeneración posterior de las terminaciones nerviosas hasta alcanzar su funcionamiento original pasados algunos meses (19). Teniendo en cuenta su mecanismo de acción, la TB-A se ha estudiado y utilizado “off label” en multitud de situaciones de hiperactividad muscular y glandular sin tratamiento medicamentoso eficaz establecido, considerándose de utilidad potencial en las mismas como alternativa previa a la cirugía, al tratarse de un procedimiento local y menos invasivo que esta. El efecto terapéutico de la TB es de duración limitada, siendo necesario para su mantenimiento la administración de dosis repetidas a intervalos regulares (cada dos-cuatro meses) y habitualmente durante varios años. Los intervalos de administración se establecen en función de la dosis, de la situación clínica y de la susceptibilidad individual, valorándose además la evolución clínica del paciente (19,20). Los efectos adversos asociados a la utilización de TB-A han sido infrecuentes, transitorios y de poca gravedad, localizándose generalmente en la zona de inyección. En cuanto a los efectos adversos sistémicos asociados también raros y leves: síndrome pseudogripal, erupción, retención urinaria, plexopatía braquial, fatiga, hipotonía generalizada y disfunción de la vesícula biliar. En cualquier caso, la información disponible sobre su toxicidad a largo plazo es escasa (16).
Tras mostrar una respuesta inicial favorable, algunos pacientes (? 5-10 %) desarrollan cierta tolerancia o resistencia al tratamiento con TB-A, como consecuencia de la producción de anticuerpos específicos que reducen o anulan su eficacia. Este hecho parece favorecerse cuando se utilizan altas dosis e intervalos de administración cortos, razón por la cual podría ser recomendable la utilización de las dosis más bajas y con la menor frecuencia de administración posible para conseguir el efecto terapéutico (21).
En cuanto a la metodología empleada para la administración de la toxina y el volumen y dosis empleados, hay que comentar lo siguiente: el empleo de la ecografía para la realización del procedimiento permite una mejor visualización de la punta de la aguja y su relación con las estructuras vecinas (musculares, vasculares y neurológicas), reduciendo a priori las complicaciones por lesión de las mismas (22,23). Elegimos la administración intramuscular, y no interfascial, porque buscábamos la relajación de los músculos. La dosis empleada, si bien al principio fue pequeña, una vez comprobada su tolerancia y ausencia de secundarismos indeseables, se aumentó a 100 UI en total en las siguientes sesiones (repartidas entre ambos músculos), siguiendo las recomendaciones de otros autores (11,12). La toxina se reconstituyó con BBS y el volumen en total no excedió los 5 ml, de hecho, se administraron 2,5 ml en cada músculo. También en este caso se siguieron las recomendaciones generalizadas de emplear el menor volumen posible, pero adecuada al músculo a tratar, para evitar una difusión indeseable a estructuras vecinas (19,20,21,23,24).
En el caso que nos ocupa se repitió la administración de la toxina en varias ocasiones y nos preocupaba qué repercusión podía tener a la larga en la funcionalidad de estos músculos (escaleno anterior y medio) en la elevación de la primera costilla (como músculos accesorios durante la inspiración) y en la inclinación homolateral del cuello (cuando se contraen ipsilateralmente). También había dudas sobre la duración real del efecto de la toxina tras varias sesiones y el tiempo transcurrido antes de necesitar repetir.
En el caso presentado, tal como sugieren las necesidades infiltrativas del paciente por reaparición de la clínica, la duración del alivio sintomático superó los dos-cuatro meses recomendados por el laboratorio farmacéutico, estableciéndose una media de siete meses aproximadamente. Se emplearon dosis relativamente bajas (100 UI por sesión) y no se detectaron efectos secundarios. Por estos motivos, el paciente está satisfecho, tiene la sintomatología controlada con un tratamiento mínimamente invasivo y puede llevar una vida normal, alejando de momento la necesidad de intervención quirúrgica.
CONCLUSIONES
La aplicación de toxina botulínica para ocasionar una quimiodenervación a nivel neuromuscular, y de este modo aprovechar la relajación muscular consecuente, está cada vez más difundida. El caso aquí presentado demuestra que con la indicación adecuada, podemos extender todavía más sus aplicaciones, resultando una muy buena opción terapéutica alternativa cuando otros tratamientos no están indicados, no son lo suficientemente efectivos o se opta por retrasarlos debido a posibles efectos secundarios y/o complicaciones no deseables.
La aplicación de toxina botulínica en casos de sintomatología neuropática provocada por compresión muscular es un tratamiento seguro, que puede conseguir una mejora de los síntomas con un inicio temprano. Las inyecciones pueden realizarse de manera repetida ante la reaparición de los síntomas y su efecto puede prolongarse en el tiempo.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
BIBLIOGRAFÍA