DOI: 10.20986/resed.2022.3920/2021
NOTA CLÍNICA
BLOQUEO RETROLAMINAR ECOGUIADO COMO ANALGESIA PARA EL MANEJO DE NEURALGIA POR HERPES ZÓSTER: A PROPÓSITO DE UN CASO
RETROLAMINAR ULTRASOUND GUIDED BLOCK AS ANALGESIC TREATMENT FOR POST HERPETIC NEURALGIA: CASE REPORT
C. E. Restrepo Garcés1
H. D. Orozco Galeano2
P. Chinchilla Hermida3
D. Hincapié Tabares1
S. Echavarría Garica4
J. E. Puerta Botero5
1Dolor intervencionista. Clínica Las Américas. Medellín, Colombia
2Dolor y Cuidados Paliativos. Clinica Marly Jorge Cavelier Gaviria. Chía, Colombia
3Dolor y Cuidados Paliativos. Fundación Universitaria Santa Fe de Bogotá. Bogotá, Colombia
4Anestesiología. Universidad Pontificia Bolivariana. Medellín, Colombia
5Estudiante. Universidad CES. Medellín, Colombia
RESUMEN
Los bloqueos interfasciales (BIF) son el resultado de inyectar un anestésico local en el espacio comprendido entre dos fascias con el objetivo de distribuir el volumen y bloquear la transmisión nerviosa correspondiente. La introducción de los BIF como técnica anestésico-analgésica es relativamente reciente. Su amplia difusión y estandarización en estos últimos años ha venido de la mano del uso de ultrasonidos; como resultado ha aumentado la eficacia de los bloqueos y la seguridad en la práctica de los mismos. El bloqueo retrolaminar (RL) y el bloqueo del plano del erector espinal (ESP) comparten características similares y pueden considerarse una alternativa analgésica para los dolores relacionados con afectación de la pared torácica, siendo el bloqueo RL de gran valor en pacientes con riesgo de neumotórax o en quienes no se obtenga adecuada visualización de la sonoanatomía para el bloqueo ESP. Se describe el caso de un paciente con neuralgia aguda por herpes zóster, a quien se le realizó un bloqueo RL exitoso.
Palabras clave: Bloqueo analgésico, herpes zóster, dolor agudo, neuralgia postherpética
ABSTRACT
Interfacial plane blocks (IPB) are the result of the injection of an anesthetic locally in the space created between two fasciae with the purpose of distributing the volume of the medication and block the transmission of the corresponding nerves. The introduction of IPB as an analgesic anesthetic technic is relatively resent, and its widespread and standardization this last few years has come by hand of the ultrasound, as a result the safety and efficiency of the IPB has increased. The retrolaminar block (RB) and the Spinal erector plane block (SPB) share characteristics and could be considered as an alternative to manage the thoracic wall pain pathologies, keeping in mind that the RB is of choice for patients in danger of suffering a pneumothorax or in those in which there is an inappropriate anatomic visualization though the echography for the SPB. In this article a case of a patient with acute neuralgia due to herpes zoster who received a successful RB is described.
Key words: Analgesic block, herpes zoster, shingles, acute pain, postherpetic neuralgia
Recibido: 08-05-2021
Aceptado: 26-01-2022
Correspondencia: Juan Esteban Puerta Botero
jepuerta96@outlook.com
INTRODUCCIÓN
El herpes zóster (HZ) es una enfermedad que se produce por la reactivación del virus varicela zóster, y cursa con manifestaciones dermatológicas y neurológicas. El dolor es el síntoma más común por el que los pacientes solicitan atención médica, aparece en la misma distribución de la erupción cutánea, es lancinante, tipo urente y está asociado a alodinia; puede ser crónico y a menudo requiere terapia a largo plazo. El dolor tanto agudo como crónico de estos pacientes es de difícil manejo y aunque aún no existe a la fecha un consenso universal, los gabapentinoides, antidepresivos tricíclicos y opioides suelen ser los medicamentos de elección, ya que han demostrado efectividad en los diferentes estudios, pero sus beneficios a largo plazo son inciertos, y sus efectos secundarios comunes (1).
Dentro de la búsqueda constante de opciones de manejo que puedan mejorar la calidad de vida de estos pacientes se han realizado varias propuestas como bloqueos nerviosos simpáticos, bloqueos epidurales y estimulación nerviosa. Algunos estudios han demostrado que la analgesia epidural, con o sin esteroides, es efectiva en manejar el dolor agudo y prevenir el dolor crónico (2), sin embargo, se reportan tasas de falla hasta del 30 % y de complicaciones neurológicas que van desde leves hasta severas e irreversibles en algunos casos (3).
Con el desarrollo de técnicas regionales menos invasivas que ofrecen efectividad analgésica similar y menor riesgo de complicaciones, ha disminuido gradualmente el uso de la analgesia epidural. En 2016 fue descrito el bloqueo del plano del erector espinal (ESP) para el manejo del dolor postoperatorio agudo de cirugía de tórax y para dolor neuropático, posteriormente su uso se extendió a otros escenarios gracias a su simplicidad. No obstante, dicha técnica no está exenta de complicaciones, principalmente neumotórax (4).
El bloqueo retrolaminar (RL) comparte algunas características con el ESP, incluyendo la facilidad técnica y bajo riesgo de complicaciones, aunque en este caso durante el abordaje no hay cercanía a la pleura pulmonar, lo cual disminuye el riesgo de neumotórax. Asimismo, el punto objetivo a depositar el anestésico cuenta con mayor área, lo cual podría mejora sustancialmente la facilidad técnica del bloqueo(5).
Presentamos el caso de un paciente con neuralgia por HZ a quien se le realiza un bloqueo RL exitoso para el maneo del dolor.
CASO CLÍNICO
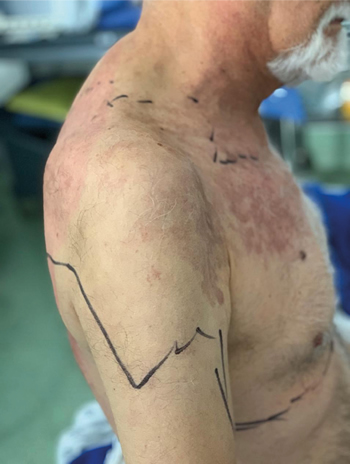
Varón de 73 años, con antecedente de hipertensión arterial controlada, quien se presentó al servicio de urgencias por alodinia dinámica severa en hemitórax derecho desde C4 hasta T6 ipsilateral, calificado con una intensidad de 10/10 por escala visual analógica (EVA) asociado a hiperalgesia puntata. Se evidenciaban placas circulares eritemato-cafés, con bordes irregulares bien definidos, confluentes entre sí en dermatomas C2 a C4 y T2 derechos (Figura 1). Se inició manejo con pregabalina 300 mg al día vía oral (v.o.), acetaminofén 1 g al día v.o., y tramadol tabletas 200 mg de liberación prolongada v.o. y tramadol 200 mg de liberación inmediata intravenosa (i.v.) como rescate. Ante un test de Tzanck positivo se realiza diagnóstico presuntivo de neuralgia por HZ. El paciente fue valorado por el médico especialista en dolor, quien decidió solicitar RMN contrastada comparativa de miembros superiores dada la persistencia del dolor y su difícil manejo para descartar otro tipo de patologías como el tumor de Pancoast. Además se inició infusión de lidocaína a 1 mh/k, tapentadol tabletas 200 mg/día de liberación prolongada v.o. y 100 mg/día de liberación inmediata intravenosa y se continuó la pregabalina.

Fig. 1. Extensión del dolor del paciente antes de realizarse bloqueo RL.
El resultado de RMN reportó realce del tronco medio e inferior del plexo braquial derecho sin infiltración tumoral. Se hizo diagnóstico de plexitis braquial derecha por HZ dadas las características clínicas e imagenológicas del cuadro. A pesar del manejo analgésico el paciente persistía con intensidad del dolor 9/10 por EVA, decidió realizar analgesia regional mediante bloqueo interfascial de la pared torácica con firma previa de consentimiento informado. Se planeó hacerlo a nivel de T2, buscando diseminación del anestésico a espacios intervertebrales superiores e inferiores.
El paciente fue llevado a sala de procedimientos, donde se realizó monitorización básica con pulsoximetría, tensión arterial y cardioscopio; se ubicó en decúbito lateral izquierdo, previa antisepsia se procedió a situar transductor lineal de alta frecuencia de Sonosite M-Turbo® en posición parasagital derecha a nivel de T2 en búsqueda de las apófisis transversas para ejecutar un bloqueo ESP, sin embargo no se logró una adecuada visualización sonoanatómica; se decidió mover el transductor hacia medial, a 1 cm de la apófisis espinosa en búsqueda de la lámina vertebral con el objetivo de realizar un bloqueo RL. Una vez ubicado el punto objetivo se infiltró la piel con 2 cc de anestésico local y mediante técnica de abordaje en plano con aguja ecogénica 10 mm, 22 gauge (Sonoplex®; Pajunk, Geisingen, Germany) se puncionó en dirección cráneo-caudal hasta alcanzar la lámina; se verificó aspiración negativa de sangre para proceder a infundir 20 ml de bupivacaína al 0,25 % sin epinefrina y 50 mg de triamcinolona bajo visualización directa y mediante técnica de hidrodisección; al finalizar se retiró la aguja, el paciente no refierió aparición de síntomas durante el procedimiento y este finalizó sin complicaciones.
15 minutos después de finalizada la intervención, una vez el paciente se encontraba en sala de recuperación, se revaloró intensidad del dolor el paciente relata mejoría significativa. Al día siguiente el paciente es dado de alta por presentar dolor de intensidad 4/10 medido por EVA.
Una semana después del procedimiento persistía la disminución progresiva de la intensidad del dolor, con disminución del 40 % del dolor inicial en el cuello, del 30 % en hombro y del 60 % en hemitórax derecho, además disminución de la sensación de alodinia. En ese momento se suspendieron los analgésicos orales excepto pregabalina 150 mg v.o. cada día. Tres semanas después del procedimiento el paciente presenta dolor leve limitado a la región escapular y axilar derecha, con ausencia de alodinia (Figura 2).
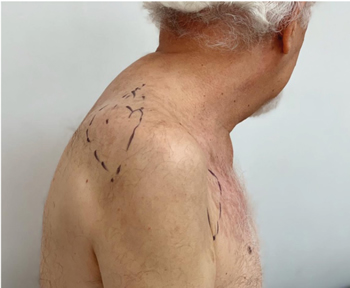
Fig. 2. Extensión de dolor del paciente tres semanas después de bloque RL. Se observa franca disminución del área dolorosa.
DISCUSIÓN
El bloqueo ESP ha sido descrito en casos clínicos como una opción analgésica para herpes zóster en pacientes con alta probabilidad de complicaciones y/o respuesta subóptima a tratamiento analgésico oral o intravenoso (6). A pesar de ser una valiosa opción en pacientes de alto riesgo y de otorgar mayor seguridad en la población general, el limitante es que el bloqueo puede ser menos consistente o intenso comparado con el bloqueo paravertebral o la analgesia epidural.
El bloque RL guiado por ecografía es una alternativa al bloqueo ESP o el paravertebral tradicional, ya que comparten el mismo objetivo: alcanzar el espacio paravertebral por diseminación (7). Fue descrito inicialmente como una técnica ciega por Pfeiffer y cols. (8) y posteriormente reseñado mediante identificación ecográfica para minimizar el riesgo de inyección epidural.
En estudios cadavéricos se ha evidenciado una distribución anterior del bloqueo RL, el cual difunde a través del ligamento costo-transverso hasta el espacio paravertebral y epidural de 5 niveles y logra abarcar las raíces dorsales con mayor intensidad que el bloqueo ESP tras 20 ml de contraste. Esto podría significar superioridad analgésica del bloqueo RL con respecto al ESP (9). Al realizar la inyección a nivel de T2, se esperaba en este paciente diseminación del anestésico dos a tres niveles superiores e inferiores para obtener alivio de la mayor área posible en un paciente con afectación de múltiples dermatomas.
A pesar de que hay clara evidencia que soporte que los BIF son dependientes de volumen, todavía no se ha establecido el volumen ideal para un bloqueo RL. Solo un estudio piloto (10) determinó que 20 cc fue más satisfactorio que 15 cc y que 25 cc es equivalente a 20 cc en pacientes sometidas a mastectomía radical, mientras otro estudio en cadáveres no encontró diseminación tras inyección de 10 cc de volumen (6). Necesitaremos más estudios para definir el volumen correcto o si factores como dirección, velocidad de inyección, movimiento respiratorio, gravedad y otros que aún no se han dilucidado, incluyendo la variación interindividual, impactan en el alcance y la intensidad del bloqueo, ya que todos estos factores son influyentes en el porcentaje de absorción de analgésico y por ende podrían influir en la eficacia del bloqueo (11).
El punto objetivo para la inyección del bloque RL está lejos de las estructuras anatómicas críticas; en teoría hay poco o ningún riesgo de lesión medular, nerviosa, hematoma, lesión vascular mayor, punción pleural o lesión pulmonar, a diferencia del ESP y paravertebral. Además es una opción en aquellos pacientes en quienes por sonoanatomía no se logran visualizar adecuadamente las apófisis transversas para ejecutar un ESP.
Es evidente la necesidad de progresar en los estudios sobre esta técnica analgésica, ya que gran parte de la literatura existente sobre la misma se ha desarrollado en cadáveres y puede presentar diferencias a la hora de la eficacia de las técnicas in vivo. Factores como la cantidad de medicamento, lugar de punción, velocidad y presión de inyección deben ser estudiados, ya que todos estos factores podrán afectar el resultado. Existen otros factores que también deben ser tomados en consideración, como la intercomunicación entre los compartimientos faciales que pueden afectar la diseminación y nivel del bloqueo (11).
En conclusión, el bloqueo RL guiado por ecografía puede considerarse una técnica tanto efectiva como segura en el manejo de pacientes con HZ, logra un manejo agudo efectivo y disminuye la sensibilización nociceptiva. Sin embargo, se necesitan estudios clínicos para determinar diferencias en cuanto a resultados con respecto al bloqueo ESP y al bloqueo paravertebral.
LIMITACIONES
Durante el seguimiento fue difícil precisar de manera objetiva la EVA por parte del paciente, porque lo que en ese momento se optó por evaluarlo en disminución del porcentaje. Si embargo es claro que hubo franca mejoría del dolor tanto por las imágenes de la extensión del dolor como porque el paciente así lo declaró.
CONFLICTOS DE INTERESES
Ninguno.
BIBLIOGRAFÍA