DOI: 10.20986/resed.2020.3779/2019
CARTAS AL DIRECTOR
Ecografía pulmonar, medida de seguridad en la radiofrecuencia térmica de los nervios esplácnicos
Application of lung ultrasound for a safer technique of splanchnic nerve
N. Azpiazu Landa1
A. Fernández Fernández de Quincoces1
C. Velasco Oficialdegui1
R. Malanda Callejo1
F. Torre Mollinedo1
O. González-Larrocha1
N. Calvo García1
1Servicio de Anestesia, Reanimación y Terapéutica del Dolor, Hospital Galdakao-Usansolo. Bizkaia, España
Correspondencia: Nerea Azpiazu Landa
azpilandan@gmail.com
Sr. Director:
Los nervios esplácnicos torácicos, que pertenecen al sistema nervioso simpático, llevan fibras aferentes y eferentes que transmiten la mayor parte de la información nociceptiva visceral abdominal (1). Son 3, el mayor (T5-T10), el menor (T10-T11) y el inferior (T11-T12), y se localizan en un estrecho espacio entre el borde lateral del cuerpo vertebral y la pleura y convergen para terminar en el plexo celiaco, anterior a la aorta abdominal.
La radiofrecuencia de los nervios esplácnicos se indica principalmente para el tratamiento analgésico de los síndromes de dolor visceral abdominal y entre sus complicaciones más frecuentes está el neumotórax (1,2). Por ello, hasta ahora se recomienda el bloqueo unilateral y en un segundo tiempo el lado contralateral junto con la realización de una radiografía de tórax de control antes del alta del paciente. Sin embargo, la ecografía pulmonar podría ser una alternativa segura tanto para dirigir la punción como para descartar un neumotórax tras la realización de la técnica con una mayor sensibilidad y especificidad que la radiografía convencional.
PRESENTACIÓN DEL CASO
Presentamos el caso de una mujer de 34 años con enfermedad de Crohn de localización oro-yeyuno-ileo-cólica diagnosticada en la infancia, con mala respuesta a fármacos inmunosupresores y biológicos, y múltiples cirugías abdominales e ingresos hospitalarios múltiples por cuadros suboclusivos. Ha sido controlada en la Unidad del Dolor por dolor abdominal crónico refractario a opioides y lidocaína intravenosa. Se le realizó un bloqueo diagnóstico del plexo celiaco con anestésico local que resultó positivo, por lo que se programó para realizar una radiofrecuencia térmica de los nervios esplácnicos en 2 tiempos, con un intervalo de una semana entre ambos.
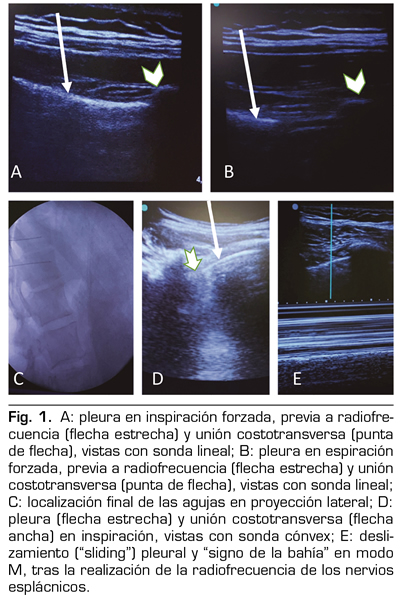
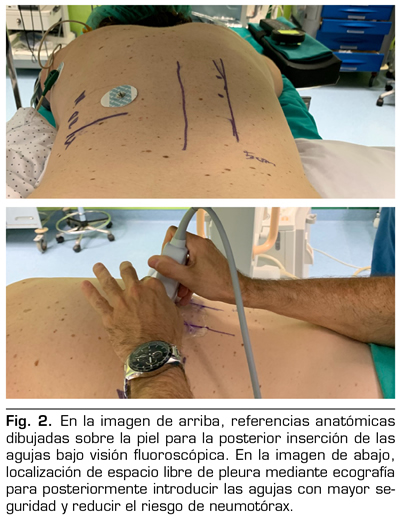
Para la realización de la técnica se colocó a la paciente en decúbito prono y se realizó una ecografía pulmonar bilateral para descartar patología pleuropulmonar y localizar el diafragma y la pleura en inspiración y espiración forzada. Se midió la distancia entre la línea media (apófisis espinosas) y la pleura para así concretar un espacio de entrada seguro para las agujas libre de imagen pleural. Se retiró el ecógrafo y bajo sedación consciente y anestesia local, se insertaron las agujas bajo control fluoroscópico, realizándose el avance de la aguja en espiración forzada para minimizar el riesgo de punción pleural (Figura 1A y B). Se colocaron 2 agujas cuya punta quedó localizada en la unión del tercio anterior con los 2 tercios posteriores de los cuerpos vertebrales T11 y T12 (Figura 1C) según la técnica descrita (2). Debido a que la paciente presentaba alergia al contraste yodado, se evitó su administración. Se procedió al test de estimulación sensitiva a 50 Hz con 1 voltio, experimentando la paciente parestesias en región epigástrica. Se realizó después estimulación motora a 1,5 Hz la cual fue negativa, descartando así estimulación del nervio intercostal. Posteriormente se realizó la lesión con RF convencional a 80 °C durante 90 s, previa inyección de anestésico local.
Al finalizar el procedimiento, se volvió a coger el ecógrafo para realizar una ecografía pulmonar de control a pie de cama para descartar neumotórax (Figura 1E). Se realizó la técnica con una sonda lineal, vía torácica anterior en la región pulmonar apical. Se identificó el deslizamiento pulmonar (“lung sliding”) en modo B, que tiene un valor predictivo negativo y una sensibilidad del 100 % para descartar neumotórax (3), y el “signo de la bahía” en modo M que refleja un parénquima pulmonar con movilidad normal (4,5).

DISCUSIÓN
La radiofrecuencia de los nervios esplácnicos ha sido descrita para su realización con la ayuda de diferentes técnicas de imagen, entre ellas la tomografía computarizada, la resonancia magnética nuclear y la fluoroscopia (3). La ecografía pulmonar actúa de manera sinérgica y complementaria junto a la fluoroscopia para aumentar la seguridad del paciente. Previa introducción de las agujas bajo control fluoroscópico, la ecografía nos ayuda a localizar un espacio seguro (Figura 2) para evitar la punción pleural y así reducir el riesgo de neumotórax, y después confirmará su ausencia al finalizar el procedimiento.
La ecografía pulmonar es una técnica rápida, no invasiva e inocua que presenta una sensibilidad y una especificidad de entre 83-100 % para detectar un neumotórax frente a la radiología convencional que solo llega a detectar el 52 % de los casos (5). Se ha descrito una sensibilidad del 100 % y una especificidad del 96 % para el diagnóstico de neumotórax cuando se combinan las líneas A y la ausencia del signo del deslizamiento pulmonar (6). Por último, la ecografía pulmonar nos abre la puerta a realizar el bloqueo bilateral de los nervios esplácnicos en un único tiempo, puesto que es posible descartar el neumotórax de forma inmediata, agilizando así el proceso y suponiendo una disminución del consumo de recursos hospitalarios.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
BIBLIOGRAFÍA