10.1002/ejp.70116
ARTÍCULO DE LA REVISTA EJP
Enfoques de los profesionales de la salud y otros profesionales sobre el uso incorrecto y la dependencia de los gabapentinoides: revisión sistemática de estudios cualitativos
Healthcare practitioner and other professionals’ perspectives on gabapentinoid misuse and dependence: a systematic review of qualitative studies
Amy G. McNeilage1,2
Evan Browne3
Suzanne Nielsen2
Claire E. Ashton-James1
Bridin Murnion1,3
1Sydney Medical School, Faculty of Medicine and Health, The University of Sydney, Sydney, New South Wales, Australia
2Monash Addiction Research Centre, Eastern Health Clinical School, Monash University, Frankston, Victoria, Australia
3School of Clinical Medicine, St Vincent’s Healthcare Clinical Campus, Faculty of Medicine and Health, University of New South Wales, Sydney, New South Wales, Australia
RESUMEN
Antecedentes y objetivo: El aumento global de prescripciones de gabapentinoides para el dolor crónico ha sido notable. No obstante, esta tendencia ha ido acompañada de una preocupación cada vez mayor con respecto al uso incorrecto y la dependencia de los mismos. El objetivo de la presente revisión sistemática cualitativa ha consistido en sintetizar los enfoques de los profesionales de la salud y otros profesionales acerca de estos desafíos emergentes.
Bases de datos y tratamiento de los datos: Se ha trabajado buscando en seis bases de datos (MEDLINE, Scopus, Web of Science, CINAHL, EMBASE, PsycINFO) hasta mayo de 2025. Los estudios aptos utilizaron métodos cualitativos o mixtos para analizar los enfoques profesionales sobre el uso incorrecto o la dependencia de los gabapentinoides. Los estudios centrados únicamente en el punto de vista de los pacientes o en el uso terapéutico fueron excluidos. La calidad metodológica se evaluó empleando la lista CASP (Critical Appraisal Skills Programme). Los datos se analizaron utilizando la síntesis temática, y se evaluó la confianza en los hallazgos usando GRADE-CERQual.
Resultados: Tras el cribado de 1584 registros, se incluyeron 19 estudios originales. La mayoría de ellos fueron realizados en contextos de tratamientos para el consumo de drogas y entornos judiciales, en los que los profesionales encuentran a menudo poblaciones vulnerables y patrones de uso incorrecto más graves que en la atención clínica general. Se citaron causas del uso incorrecto tales como el policonsumo de drogas, la sustitución de opiáceos, el malestar psicológico y el acceso insuficiente a cuidados no farmacológicos. Entre las señales del uso incorrecto se incluyeron las recargas anticipadas, los aumentos de la dosis y la reticencia a disminuirla. Los profesionales señalaron tensiones éticas en cuanto a su prescripción y administración, y propusieron estrategias de reducción de daños, entre las que incluyeron la formación de los médicos, la reforma normativa, el mayor acceso al tratamiento y la concienciación pública.
Conclusiones: El uso incorrecto de los gabapentinoides está determinado por factores clínicos, sociales y estructurales. Para abordar estos desafíos se necesitan respuestas sistémicas que vayan más allá de los médicos en particular. Las enseñanzas de las respuestas normativas sobre opiáceos deberían guiar la creación de estrategias equilibradas, compasivas y basadas en la evidencia para reducir el daño y mejorar la atención prestada.
Declaración de importancia: Esta es la primera revisión sistemática que sintetiza enfoques profesionales acerca del uso incorrecto y la dependencia de los gabapentinoides, valiéndose de estudios de Europa, América del Norte, Oriente Medio y África. Incorporando reflexiones desde el marco de la asistencia médica, el orden público y las políticas, muestra cuáles son las causas estructurales del aumento de un uso incorrecto —incluyendo la normativa sobre los opiáceos, las dificultades socioeconómicas y el acceso limitado a alternativas— y pone de relieve los vacíos en las recomendaciones clínicas. Los hallazgos ofrecen estrategias factibles e intersectoriales para propiciar prescripciones más seguras, políticas informadas y una reducción del daño más eficaz.
Palabras clave: Dolor crónico, gabapentinoides, uso incorrecto de medicamentos recetados, cualitativo, revisión sistemática
ABSTRACT
Background and objective: The global rise in gabapentinoid prescriptions for chronic pain has been striking. However, this trend has been accompanied by growing concerns about misuse and dependence. This qualitative systematic review aimed to synthesise the perspectives of healthcare practitioners and other professionals on these emerging challenges.
Databases and Data Treatment: Six databases (MEDLINE, Scopus, Web of Science, CINAHL, EMBASE, PsycINFO) were searched to May 2025. Eligible studies used qualitative or mixed methods to explore professional views on gabapentinoid misuse or dependence. Studies focusing solely on patient perspectives or therapeutic use were excluded. Methodological quality was assessed using the Critical Appraisal Skills Programme checklist. Data were analysed using thematic synthesis, and confidence in the findings was evaluated using GRADE-CERQual.
Results: After screening 1584 records, 19 original studies were included. Most were conducted in substance use treatment and law enforcement settings, where professionals frequently encounter vulnerable populations and more severe patterns of misuse than in general clinical care. Reported drivers of misuse included polydrug use, opioid substitution, psychological distress and poor access to non-pharmacological care. Signs of misuse included early refills, dose escalation and reluctance to taper. Professionals described ethical tensions in prescribing and dispensing and proposed harm reduction strategies, including prescriber education, regulatory reform, expanded treatment access and public awareness.
Conclusions: Gabapentinoid misuse is shaped by clinical, social and structural factors. Tackling these challenges requires systemic responses that go beyond individual prescribers. Lessons from opioid policy responses should inform balanced, compassionate and evidence-informed strategies to reduce harm and improve care.
Significance Statement: This is the first systematic review to synthesise professional perspectives on gabapentinoid misuse and dependence, drawing on studies from Europe, North America, the Middle East and Africa. Integrating insights from healthcare, law enforcement and policy settings, it reveals the structural drivers behind rising misuse—including opioid regulation, socioeconomic hardship and limited access to alternatives—and highlights gaps in clinical guidance. The findings offer actionable, cross-sector strategies to support safer prescribing, informed policy and more effective harm reduction.
Key words: Chronic pain, gabapentinoids, prescription drug misuse, qualitative, systematic review
Correspondencia:
Amy G. McNeilage
amy.mcneilage@sydney.edu.au
Recibido: 13-02-2025
Aceptado: 20-08-2025
INTRODUCCIÓN
Los fármacos gabapentinoides (gabapentina y pregabalina) son ampliamente prescritos a nivel mundial (1). Un estudio de datos de venta farmacéutica de 85 países reveló que, de media, el consumo de gabapentinoides aumentó en un 17,2 % anual entre 2008 y 2018 (1). Ambos medicamentos son indicados en la mayoría de los países para el control de las convulsiones y el dolor neuropático (1). Además, la pregabalina está aprobada en algunos países para el tratamiento de la fibromialgia y la ansiedad generalizada (1). Existe evidencia sobre su eficacia en algunas afecciones de dolor neuropático (por ejemplo, la neuralgia postherpética y la neuralgia diabética dolorosa), aunque en otras no (por ejemplo, la ciática) (2,3). Las directrices actualizadas del Neuropathic Pain Special Interest Group siguen recomendando los gabapentinoides como tratamiento de primera elección para el dolor neuropático, al mismo tiempo que advierten de sus perjuicios, especialmente si son prescritos con opiáceos, debido al aumento del riesgo de muertes asociadas a las drogas (4).
Los gabapentinoides a menudo también son prescritos fuera de lo indicado para afecciones de dolor no neuropático y, en algunos casos, para controlar la abstinencia de drogas y alcohol (5). En la mayoría de los casos, la evidencia que apoya un uso distinto del indicado es insuficiente o incompatible (6,7). La epidemia de opiáceos se ha identificado como posible causa de una prescripción excesiva de gabapentinoides, sintiéndose los médicos presionados por tener que encontrar alternativas más seguras para sus pacientes con dolor crónico (8). Sin embargo, cada vez más investigaciones indican que los gabapentinoides no son tan seguros como se consideró en un principio (9), y está aumentando la preocupación con respecto a las posibilidades del uso incorrecto y la dependencia (10).
Ambos medicamentos están cada vez más relacionados con muertes por sobredosis, tanto accidentales como intencionadas (9,11). También se ha observado un aumento en las asistencias de ambulancia y hospitalizaciones relacionadas con los gabapentinoides en algunos países (9), y se corresponden con las tasas de prescripción (12). La euforia en dosis altas ha sido documentada e identificada como una posible motivación para el uso incorrecto (13,14), y se han comunicado numerosos casos de dependencia física y síndrome de abstinencia (9). El uso de opiáceos en dosis altas y el trastorno por consumo de opiáceos son factores conocidos de riesgo en el uso incorrecto y la dependencia de los gabapentinoides (9,15), y la correspondencia entre la prescripción de gabapentinoides y opiáceos es habitual (16,17,18,19), principalmente en las comunidades más pobres (20,21). Esto es preocupante, ya que el riesgo de una sobredosis letal, muy probablemente por depresión respiratoria, es considerablemente mayor si se ingieren gabapentinoides con opiáceos (22-25).
Existe claramente una necesidad urgente de entender mejor los factores que llevan al uso incorrecto y a la dependencia de los gabapentinoides para desarrollar estrategias eficaces de reducción de daños y mejorar la práctica clínica. El objetivo de esta revisión sistemática ha sido sintetizar la literatura cualitativa que estudia el enfoque de los profesionales de la salud y otros profesionales que trabajan en la primera línea del uso incorrecto y de la dependencia de los gabapentinoides. Dichos profesionales ocupan un lugar privilegiado para arrojar luz al paisaje actual, así como para aportar sugerencias a la hora de encontrar formas viables y aceptables de reducir los daños emergentes.
MÉTODOS
La presente revisión sistemática está en consonancia con las directrices de PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) y ENTREQ (Enhancing Transparency in Reporting the Synthesis of Qualitative Research) (26,27). Las listas completas de PRISMA y ENTREQ figuran en las Tablas S1 y S2. El protocolo de esta revisión sistemática se ha registrado en PROSPERO (CRD42023467535). No ha sido necesaria la aprobación ética para esta revisión, ya que no ha implicado a seres humanos, y no se han recogido datos primarios.
Criterios de elegibilidad
Se definió el uso incorrecto de los gabapentinoides como el consumo sin prescripción, en una vía o dosis distinta de la prescrita, o por motivos distintos de los terapéuticos (29). La dependencia de los gabapentinoides se definió en consonancia con los criterios de la dependencia de sustancias ICD-11 (International Classification of Diseases 11th Revision) y los criterios del trastorno por consumo de sustancias DSM-5 (Diagnostic and Statistical Manual of Mental Disorders Fifth Edition) (30). Se incluyeron datos relacionados a cualquiera de estos criterios, ICD-11 o DSM-5. No fue necesario, para ser incluidos, que los estudios definiesen o etiquetasen explícitamente el comportamiento reflejado como un uso incorrecto o una dependencia. Antes bien, incluimos los estudios en los que los datos describían comportamientos o experiencias acordes con nuestras definiciones operativas.
Los estudios centrados únicamente en los enfoques de los pacientes fueron excluidos, ya que estos se han sintetizado en una revisión aparte (31,32), y también excluimos los estudios que solo abordaban el uso terapéutico sin hacer referencia al uso incorrecto o a la dependencia.
Estrategia de búsqueda
Se planificó y diseñó una estrategia de búsqueda exhaustiva. Incluyó palabras clave y vocabulario controlado relacionado con los conceptos siguientes: investigación cualitativa, gabapentinoides, uso incorrecto y dependencia. La estrategia de búsqueda para cada base de datos se incluye en las Tablas S3-S8. Las seis bases de datos consultadas fueron MEDLINE, Scopus, Web of Science, CINAHL, EMBASE, y PsycINFO. Todas las bases de datos fueros consultadas desde el comienzo hasta el 25 de septiembre de 2023, y fueron después actualizadas el 12 de mayo de 2025. El 12 de mayo de 2025 se consultaron ProQuest Dissertations and Theses y Google Scholar para identificar la literatura gris. Con ProQuest se utilizó la misma estrategia de búsqueda que con las principales bases de datos (Tabla S9). Se consultó Google Scholar en su modo incógnito empleando una versión simplificada de la estrategia, adaptada a límites de caracteres y operadores compatibles (Tabla S10). Un revisor (AM) cribó los primeros 200 resultados de Google Scholar y extrajo los estudios relevantes no identificados en otras búsquedas. También (por parte de AM) se cribaron las listas de referencia de todos los estudios incluidos.
No incluimos restricciones geográficas ni idiomáticas en nuestra estrategia de búsqueda. Todos los títulos y abstracts fueron cribados sin tener en cuenta el idioma. Para los estudios que no eran en inglés, utilizamos Google Translate para el cribado inicial y, si un estudio mostraba ser potencialmente idóneo, revisamos el texto completo empleando una combinación de herramientas de traducción automática con la contribución de aquellos de nuestros colegas que dominaban dicho idioma. Dado que, finalmente, ningún estudio desarrollado en un idioma distinto del inglés cumplió con los criterios de inclusión, no fue necesaria la traducción profesional (nota: este método se diferenció de nuestro registro inicial en PROSPERO, que determinaba la exclusión de los estudios que no estuvieran desarrollados en inglés. Véase la Sección “Cambios con respecto al protocolo publicado”.
Proceso de cribado
Todas las entradas se cargaron en Covidence, y el programa eliminó automáticamente los duplicados. Dos de entre cuatro autores (AM, EB, SN, BM) cribaron de forma independiente cada título y abstract con una revisión provisional para garantizar la coherencia al aplicar los criterios de elegibilidad. Los conflictos se resolvieron mediante debate (AM, EB). Dos autores (AM, EB) llevaron a cabo entonces, de modo independiente, revisiones del texto completo, y los conflictos se resolvieron consultando con un tercer autor (BM).
Extracción de datos
Los datos fueron extraídos por parte de un autor (AM o EB), y verificados y depurados por parte de un segundo autor (AM o EB). Las características del estudio fueron obtenidas y reseñadas en una hoja de cálculo de Excel. Los hallazgos cualitativos fueron extraídos textualmente en archivos de Word. En los casos en que dos entradas distintas estaban relacionadas con el mismo estudio (por ejemplo, el abstract de una conferencia y el artículo de una publicación), estas se combinaron en la extracción de datos, identificando la entrada más completa como primera referencia para el estudio.
Evaluación de la calidad
La calidad metodológica de los estudios incluidos se evaluó utilizando la versión modificada de 11 ítems de la lista cualitativa CASP (Critical Appraisal Skills Programme) (33). A partir de las respuestas a los 11 ítems, se dio una valoración de baja, media o alta a la calidad general de cada estudio. La evaluación se centró específicamente en los componentes cualitativos de cada estudio, y no refleja necesariamente la calidad general de estudios con métodos mixtos. La evaluación fue primero llevada a cabo de forma independiente por dos autores (AM y EB), y se llegó a un consenso mediante debate. Las decisiones tomadas se registraron en Covidence. Se dio prioridad en la síntesis temática a los estudios de mayor calidad, mientras que los estudios de menor calidad fueron incluidos, pero se les dio menos importancia (véase la Sección “Síntesis de datos”).
Síntesis de datos
Se empleó el programa informático NVivo 14 para gestionar los datos cualitativos durante el análisis. Los datos fueron analizados utilizando la síntesis temática (34). Se escogió este método porque el objetivo de la revisión fue proporcionar visiones prácticas que pudieran ser de ayuda para los profesionales de la salud y los legisladores, más que generar teorías. Además, la síntesis temática es muy adecuada para abordar preguntas de revisión amplias y exploratorias (35).
Dos autores (AM y EB), de forma independiente, codificaron todo el conjunto de datos por inducción. Después, se reunieron para comparar y debatir acerca de sus interpretaciones, reflexionando sobre sus respectivos sesgos disciplinarios. A través de la discusión, alcanzaron un entendimiento común y finalizaron el marco de codificación. En colaboración con un tercer autor (BM), los códigos fueron después iterativamente agrupados para generar temas descriptivos. Se tomó la decisión pragmática de mantener los temas descriptivos en lugar de crear más temas analíticos, para que los hallazgos fueran fáciles de interpretar y fáciles de aplicar en contextos del mundo real (36,37,38).
No se generaron temas exclusivamente a partir de datos procedentes de estudios con la valoración de una baja calidad. Asimismo, se dio más importancia a la hora de informar de los hallazgos a los datos procedentes de estudios de alta calidad (33). En la medida de lo posible, se informó de los datos contradictorios o atípicos. Se utilizaron citas ejemplares procedentes de los estudios incluidos para enriquecer la presentación de los temas. Todas las citas pertenecen a participantes de los estudios incluidos, y no a los autores; algunas de ellas fueron ligeramente editadas para que se comprendieran mejor.
Confianza en la evidencia
Siguiendo la síntesis temática, se empleó el método GRADE-CERQual para evaluar la confianza en los hallazgos generales de la revisión (39). La evaluación tiene en cuenta las limitaciones metodológicas de los estudios incluidos, el nivel de congruencia entre los datos incluidos y los hallazgos sintetizados, la idoneidad de los datos incluidos en cuanto a cantidad y riqueza y la relevancia de los datos incluidos en la pregunta específica de la revisión. La evaluación se realizó mediante colaboración entre dos autores (AM y EB), empleando la herramienta en línea iSoQ (https://isoq.epistemonikos.org/).
Declaración de reflexividad
Nuestro equipo de revisión incluyó a cuatro mujeres blancas (AM, SN, CAJ, BM) y a un hombre blanco (EB), todos ellos con educación universitaria y radicados en ciudades de Australia. Ninguno ha vivido una experiencia de consumo de gabapentinoides. El equipo interdisciplinario incluyó a tres profesionales de la salud: un doctor al comienzo de su carrera en farmacología clínica y toxicología con experiencia en atención clínica aguda y hospitalaria (EB); un farmacéutico registrado con experiencia en el tratamiento de trastornos por consumo de sustancias en farmacias comunitarias y centros de tratamiento farmacológico especializado (SN); y un médico especialista en farmacología clínica, medicina del dolor y medicina de la adicción (BM). Tanto SN como BM desempeñaron funciones de experto en organismos gubernamentales, asesorando sobre la dependencia de fármacos y los medicamentos controlados. El equipo incluyó también a dos sociólogos (AM, CAJ) con experiencia de investigación y formación en psicología social, gestión del dolor y métodos cualitativos. Ningún miembro del equipo de revisión tenía experiencia laboral en los cuerpos de seguridad del Estado u otra de las profesiones representadas en los estudios incluidos (por ejemplo, la docencia, la medicina veterinaria o el liderazgo religioso).
Cambios con respecto al protocolo publicado
Nuestro registro en PROSPERO (CRD42023467535) indicaba que los estudios desarrollados en un idioma distinto del inglés serían excluidos. En la práctica, adoptamos un método más inclusivo, tal y como se explica en la Sección “Estrategia de búsqueda”.
Asimismo, ampliamos nuestra búsqueda de literatura gris e incluimos Google Scholar. No hubo más divergencias con respecto al protocolo registrado.
RESULTADOS
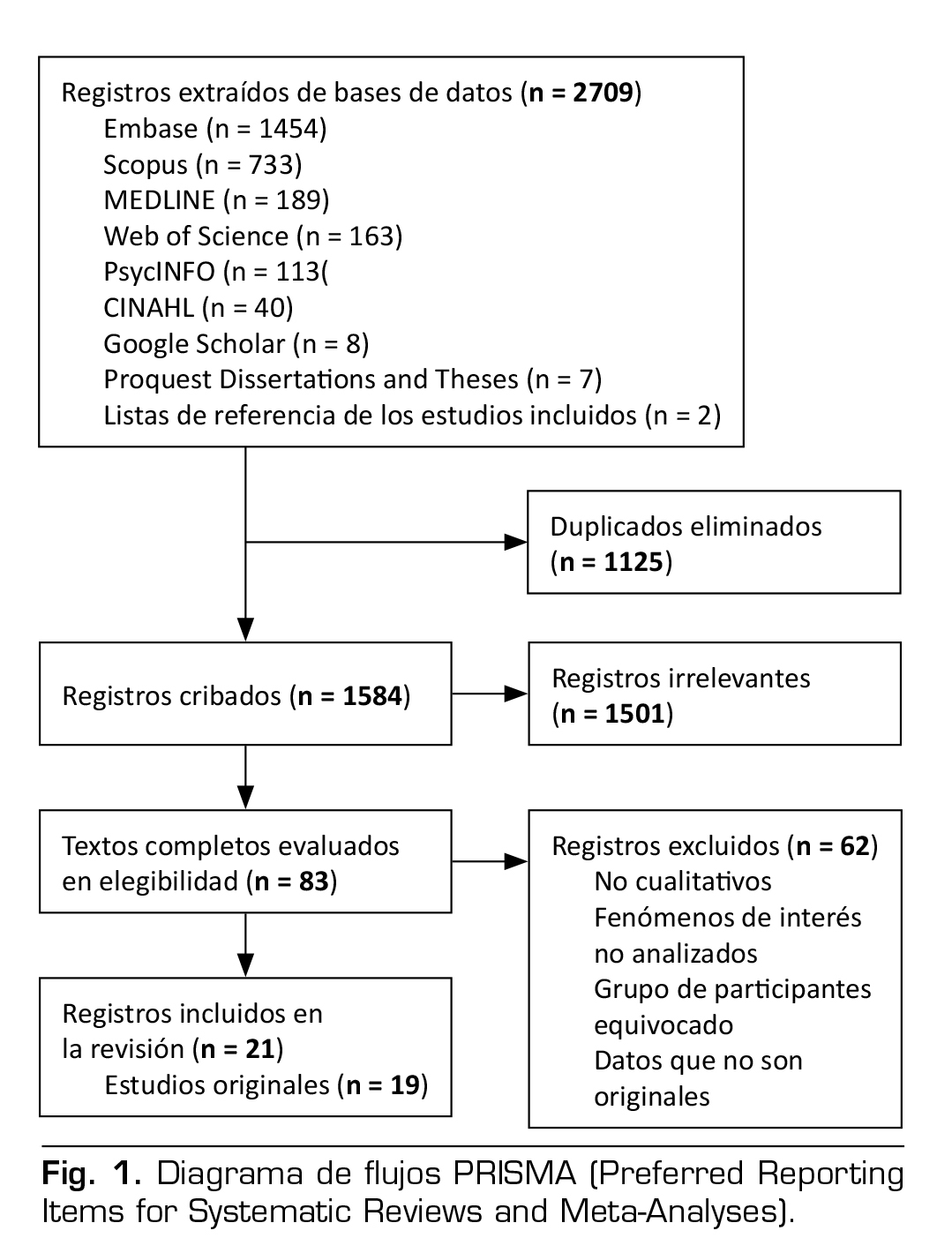
La estrategia de búsqueda proporcionó 1584 entradas tras la desduplicación. Veintiún registros en representación de 19 estudios originales cumplieron con todos los criterios de inclusión. Véase en la Figura 1 el diagrama de flujos PRISMA.

Características de los estudios
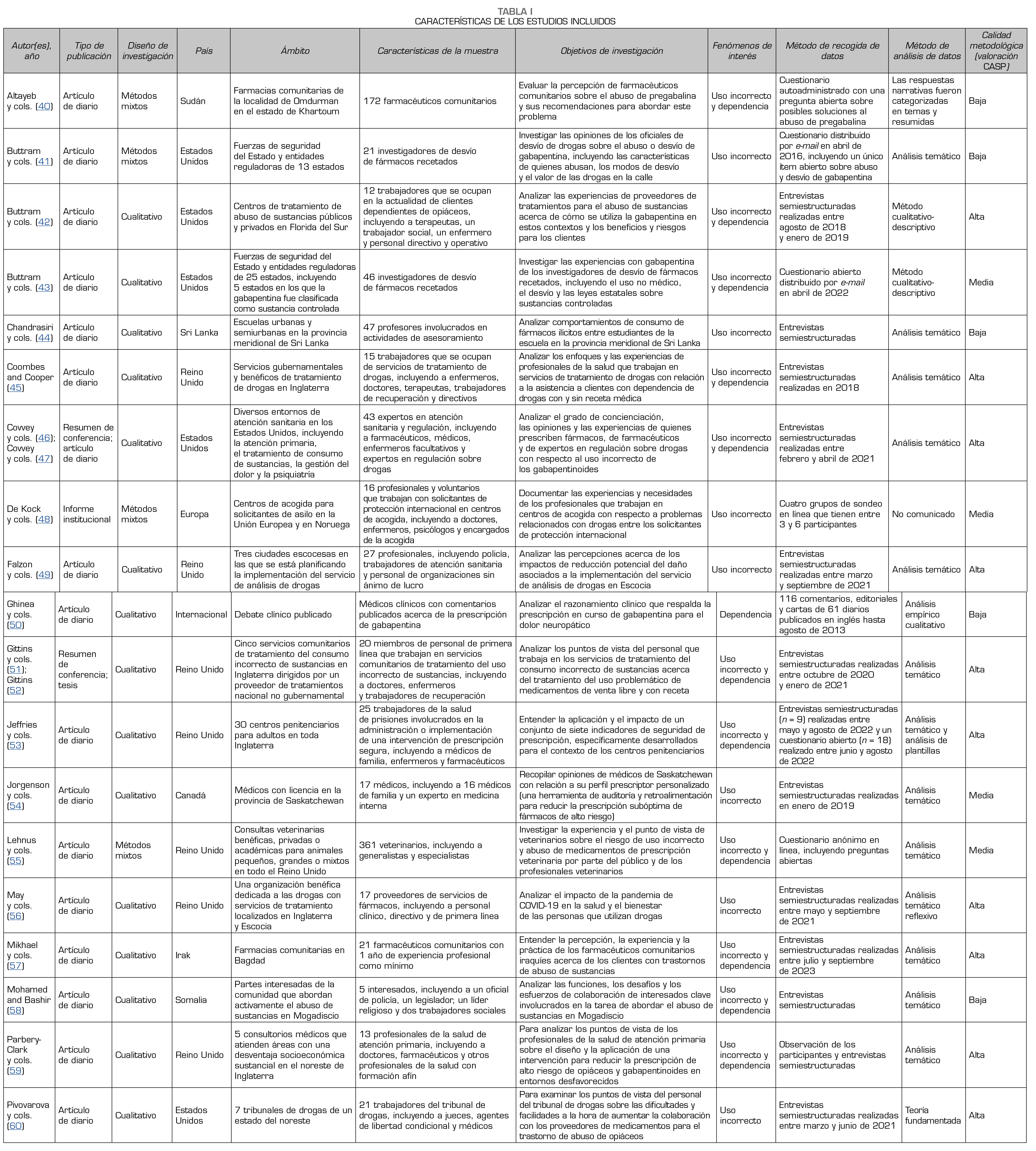
Las características de los estudios individuales se resumen en la Tabla 1. Los estudios fueron publicados entre 2015 y 2025. Quince de ellos utilizaron un diseño cualitativo, y cuatro de ellos un diseño de métodos mixtos. El método principal de recogida de datos fue una entrevista semiestructurada (n = 13), seguido de un cuestionario de método mixto (n = 5), comentario publicado (n = 1), grupo de sondeo (n = 1) y observación participante (n = 1), y algunos estudios utilizaron métodos múltiples. Once de los estudios trataron sobre el uso incorrecto y también la dependencia de los gabapentinoides, siete trataron únicamente sobre el uso incorrecto y uno trató solamente sobre la dependencia. En seis de los estudios, los objetivos de la investigación tenían una relevancia directa con respecto a las preguntas de la revisión, mientras que en los otros trece, los objetivos eran parcialmente relevantes. La mayoría de los estudios provinieron del Reino Unido y de los Estados Unidos (n = 13), y proporcionaron cada uno un estudio desde Canadá, Irán, Somalia, Sri Lanka, Sudán, Europa y una fuente internacional.
Calidad de los estudios
Según la valoración de calidad, 10 de los estudios fueron considerados de alta calidad, 4 de calidad media y 5 de baja calidad (Tabla 1). El problema metodológico más habitual fue la falta de reflexividad, seguido de fundamentos teóricos poco claros. La valoración completa de calidad figura en la Tabla S11.
Características de los participantes
Los estudios incluidos involucraron a una gran variedad de profesionales participantes (n = 899) con experiencia relacionada con el uso incorrecto y la dependencia de gabapentinoides. Fundamentalmente aparecieron profesionales de la salud, incluyendo a médicos especialistas, farmacéuticos, enfermeros, psicólogos y otros profesionales de la salud con formación afín. Algunos estudios involucraron al personal que trabaja en servicios de tratamiento de consumo de sustancias, tales como los trabajadores de recuperación, los terapeutas, los trabajadores sociales y los directivos de los servicios. También estuvieron representados miembros del personal de las fuerzas de seguridad del Estado y de legislación, incluyendo a investigadores de desvío de fármacos con receta, oficiales de policía y personal del tribunal de drogas, como jueces y agentes de libertad condicional. Además, algunos estudios incluyeron a expertos en políticas de drogas, profesionales de la salud pública y personal de organizaciones sin ánimo de lucro involucradas en la reducción del daño o el apoyo comunitario. Otros profesionales comunitarios, tales como los profesores implicados en el asesoramiento en la escuela y el personal que trabaja con solicitantes de asilo en centros de acogida, aportaron puntos de vista sobre el uso incorrecto y la dependencia en poblaciones específicas. Finalmente, un estudio incluyó a veterinarios, y proporcionó información sobre la preocupación acerca del uso incorrecto de medicamentos veterinarios recetados.
Síntesis temática
Se crearon cinco temas descriptivos principales y cinco subtemas para recoger los puntos de vista de los profesionales acerca del uso incorrecto y la dependencia de gabapentinoides. Los temas reflejan variabilidad en la concienciación y las percepciones del riesgo, información sobre causas y signos de uso incorrecto y dependencia, tensiones éticas en la prescripción y dispensación y estrategias para la prevención y la reducción del daño.
Confianza en la evidencia
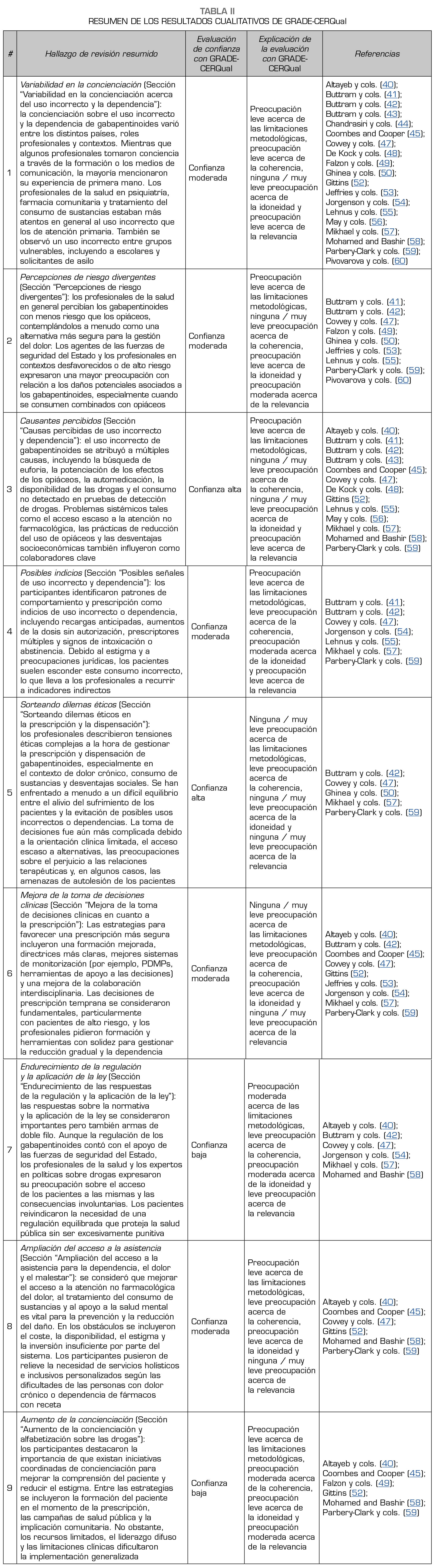
Se llevó a cabo la valoración GRADE-CERQual en los nueve hallazgos principales de la revisión. Se asignó una calificación de alta confianza a dos hallazgos, una calificación de confianza moderada a cinco hallazgos, y una calificación de baja confianza a dos hallazgos (Tabla 2). Los hallazgos de alta confianza derivaron de estudios sólidos desde el punto de vista metodológico, datos abundantes, una síntesis coherente y gran relevancia para la pregunta de revisión. Las calificaciones de confianza moderada reflejaron preocupaciones leves a moderadas en uno o más campos (fundamentalmente con relación a la profundidad de los datos de apoyo, la especificidad de las perspectivas de los participantes —es decir, si estaban centrados directamente en los gabapentinoides—, o la transferibilidad geográfica). Se asignaron las calificaciones de baja confianza cuando las preocupaciones acerca del rigor metodológico o la idoneidad de los datos fueron más significativas. Toda la evaluación GRADE-CERQual figura en la Tabla S12.
Variabilidad en la concienciación acerca del uso incorrecto y la dependencia
Todos los estudios incluidos abordaron la concienciación acerca del uso incorrecto y la dependencia de gabapentinoides, abarcando distintas funciones profesionales y distintos contextos internacionales. Algunos participantes adquirieron una concienciación general a través de la formación, los medios de comunicación o los debates entre pares (41,42,43,47), mientras que muchos otros mencionaron la experiencia clínica o profesional directa (40,41,42,43,44,45,47,48,51,57).
En contextos médicos, la concienciación dependió a menudo de la función clínica y del contexto. Quienes trabajaban en psiquiatría, farmacia comunitaria y tratamiento del consumo de sustancias solían reconocer mejor el uso incorrecto que quienes prescriben en atención primaria (45,47,52). Un especialista en adicciones de Estados Unidos expresó su frustración diciendo que sus colegas de atención primaria “simplemente sueltan esto como si fuesen caramelos”, sin admitir los riesgos (47).
Los estudios de los Estados Unidos y del Reino Unido mostraron niveles altos de concienciación entre los miembros del personal clínico y no clínico en ámbitos de tratamiento de consumo de sustancias (42,45,52,56). Los participantes informaron de un uso incorrecto creciente (que habitualmente implica consumo oral, dependencia y policonsumo de drogas). Uno de ellos observó que “recientemente hemos visto la dependencia de otras drogas como la pregabalina, que están causando realmente muchos problemas” (45); y otro mencionó que “la pregabalina y la gabapentina… Parecen estar aumentando” (52).
Por el contrario, la concienciación en atención primaria fue más limitada o variada. En los Estados Unidos, muchos profesionales de la salud de atención primaria no eran conscientes o habían sido conscientes solo recientemente del desvío de la gabapentina (47); sin embargo, los profesionales de la salud canadienses identificaron la gabapentina con un uso habitualmente incorrecto de la misma (54). La concienciación se extendió más allá de los ámbitos tradicionales: los profesionales de la salud escoceses mencionaron compras en línea frecuentes de gabapentinoides (49), y los veterinarios del Reino Unido informaron sobre los riesgos de uso incorrecto por parte de los propietarios de mascotas (55).
Fuera de los países con altos ingresos, los farmacéuticos comunitarios de Sudán e Irak identificaron los gabapentinoides mencionando que eran muy solicitados y proclives a crear dependencia (40,57). Un farmacéutico iraquí mencionó que “los fármacos que se solicitan más a menudo para su consumo por parte de personas con trastorno de consumo de sustancias son Lyrica y jarabe Pulmocodin” (57). En Somalia, el uso incorrecto de pregabalina fue descrito como un problema “descomunal” y creciente (58).
El uso incorrecto se observó también entre las poblaciones vulnerables. La pregabalina se identificó como una de las sustancias consumidas más frecuentemente por escolares en Sri Lanka (44), y los profesionales que trabajan con solicitantes de asilo en Europa informaron acerca de la preocupación creciente al respecto, a menudo con relación al consumo previo en el país de origen o durante el tránsito (48).
La concienciación también varió entre los investigadores de desvío de drogas de los Estados Unidos (41,43). Algunos describieron la gabapentina como una sustancia con mucho uso incorrecto y desvío, mientras que otros no tuvieron una exposición directa, reflejando las diferencias regionales en tendencias de uso de sustancias y leyes sobre drogas. Los investigadores a menudo tuvieron conocimiento del uso incorrecto mediante las investigaciones o en conversaciones con profesionales de la salud.
Estos hallazgos ponen de relieve una concienciación desigual sobre el uso incorrecto y la dependencia de gabapentinoides entre los diferentes roles profesionales, ámbitos de asistencia y contextos nacionales.
Percepciones de riesgo divergentes
Los profesionales de la salud percibieron en general los gabapentinoides con un riesgo relativamente bajo de uso incorrecto y dependencia, especialmente comparándolos con los opiáceos. Por ejemplo, un análisis de debate clínico publicado consideró que la gabapentina no se solía considerar como una droga adictiva y se utilizaba ampliamente debido a su “perfil favorable de seguridad” (50). Asimismo, los proveedores de tratamientos para el consumo de sustancias en los Estados Unidos consideraron la gabapentina como no narcótico, y por tanto, menos proclive al uso incorrecto (42). Los profesionales de la salud en los Estados Unidos expresaron una preocupación relativamente leve, en parte debido a que las muertes por sobredosis relacionadas con gabapentinoides se consideraban raras: “No tengo miedo de que alguien vaya a experimentar una sobredosis letal de gabapentina o Lyrica” (47). Por el contrario, los gabapentinoides se contemplaron a menudo como una estrategia pragmática de reducción del daño —más segura que los opiáceos en términos de dependencia y riesgos de toxicidad, y menos cuestionada desde el punto de vista de la prescripción— (42,47,50). Tal y como lo expresó un profesional de la salud, “Creo que consideran que es el fármaco menos agresivo que pueden elegir para aliviar el dolor” (47).
Sin embargo, esta percepción de riesgo bajo no fue universal. En el Reino Unido, los profesionales de la salud que trabajaban en comunidades desfavorecidas llamaban la atención sobre los pacientes con dosis altas o con historiales de consumo de sustancias señalando su especial vulnerabilidad hacia los daños asociados a la dependencia (59). En las prisiones del Reino Unido, los gabapentinoides fueron reconocidos con potencial riesgo en el caso de prescripción conjunta con opiáceos (53). Esta perspectiva tuvo eco en los tribunales de drogas de los Estados Unidos, donde el personal suscitó preocupación acerca de efectos sedantes y uso incorrecto cuando la gabapentina se prescribía junto a medicamentos para el trastorno por consumo de opiáceos (60).
Los agentes de las fuerzas de seguridad del Estado, por otro lado, parecieron percibir un mayor riesgo asociado al uso incorrecto y a la dependencia de gabapentinoides. Al describir los daños potenciales, los investigadores de desvío de drogas destacaron muertes por sobredosis e intentos de suicidio relacionados con la gabapentina, en combinación a menudo con otras sustancias como la heroína (41,43).
Las percepciones del riesgo variaron no solo con relación a la profesión sino también al ámbito, reflejando distintas prioridades clínicas, exposiciones a daños y concepciones acerca de la seguridad.
Causas percibidas de uso incorrecto y dependencia
Los profesionales describieron una amplia variedad de factores causantes del uso incorrecto y de la dependencia de gabapentinoides, desde motivaciones individuales hasta problemas sistémicos y estructurales. A nivel individual, las motivaciones incluyeron la alteración del estado de ánimo o de la conciencia, la potenciación o sustitución de otras drogas (particularmente opiáceos) y la automedicación para el dolor o el malestar psicológico. Entre los efectos deseados mencionados se incluyeron la euforia y la estimulación, así como la sedación y la relajación (42,43,58). Según los proveedores del tratamiento por consumo de sustancias en los Estados Unidos, la gabapentina era conocida por producir “una especie de euforia”, aunque “no con el alcance o la magnitud de la heroína o el crack” (42). Este “subidón” incluiría las sensaciones de estar “aletargado”, “veloz”, “rayado” y “flotando” (42). Un trabajador social informó de que podía producir “la sensación de estar borracho… Una sensación de euforia con la que tienen más energía y pueden aprovechar más el día” (42), mientras que un investigador de desvío de drogas comunicó que las personas que consumen drogas “cuentan a menudo a los agentes que la gabapentina les proporciona una euforia parecida a la de la borrachera” (43).
Tanto los profesionales de la salud como los agentes de las fuerzas de seguridad del Estado estuvieron de acuerdo en que el uso incorrecto de la gabapentina estaba fuertemente ligado al consumo de opiáceos recetados e ilícitos (42,43,56). Los agentes de las fuerzas de seguridad del Estado comunicaron que el uso incorrecto de la gabapentina tenía lugar fundamentalmente en el contexto del policonsumo de drogas, indicando que “(son) las mismas personas que experimentan sobredosis de heroína o fentanilo” (43). Explicaron que la droga era utilizada tanto para aumentar la intensidad o duración de los efectos de los opiáceos como para sobrellevar el síndrome de abstinencia de los opiáceos (41,43). Por ejemplo, un investigador declaró que “los adictos consumen gabapentina para potenciar su euforia y como ayuda con el síndrome de abstinencia”, y otro mencionó que “la mayoría de las personas que tenemos con gabapentina son adictos a los opiáceos en busca de una euforia mejor” (43). En otro estudio de las fuerzas de seguridad del Estado (41) se comunicó que “los consumidores de heroína están mezclando una combinación de gabapentina y heroína e inyectándose el compuesto”. También se comunicó que la gabapentina se usaba en combinación con buprenorfina/naloxona porque “el bloqueador no afecta a la gabapentina” (43). También se informó del uso simultáneo con metanfetamina, aunque los motivos de esta combinación no se explicaron claramente (43). El uso incorrecto de gabapentinoides se atribuyó también a la disponibilidad generalizada de los fármacos, al bajo coste y a la baja probabilidad de detección en los controles de drogas, especialmente si se comparan con los opiáceos (41,42,43,48,52,56,57,58). Por ejemplo, un farmacéutico iraquí explicó que “la razón principal para pedir Lyrica es su disponibilidad en la mayoría de las farmacias, el bajo coste de sus productos genéricos y sus efectos secundarios mínimos” (57). El uso incorrecto de pregabalina aumentó según los informes en el Reino Unido durante la pandemia de COVID-19, debido a la escasez de drogas como la heroína (56). De hecho, los proveedores de tratamientos del consumo de sustancias indicaron que el uso incorrecto a menudo tenía lugar cuando las sustancias preferidas no estaban disponibles. Por ejemplo: “Algo que es bastante común es… ‘No he podido conseguir heroína, pero he conseguido gabapentina’” (52). En los Estados Unidos, las fuerzas de orden público observaron patrones similares cuando no había disponibilidad de opiáceos como la hidrocodona o la heroína (43).
Se identificó la automedicación como otro causante clave del uso incorrecto de gabapentinoides, particularmente en respuesta al malestar psicológico, al dolor crónico o a la abstinencia de otras sustancias (42,45,52,55). Un veterinario del Reino Unido reflexionó que “la medicina humana no se adecúa bien a quienes padecen dolor crónico, y me temo que algunos propietarios (de mascotas) que sufren usarían los fármacos de sus animales porque están desesperados, y no por ser drogadictos estereotípicos” (55). En otro estudio, un médico especialista que trabajaba en la atención primaria consideró que algunos pacientes hacían un uso incorrecto de los gabapentinoides para gestionar el dolor tras una reducción forzada de opiáceos (47).
También se reconoció la influencia de unas desigualdades socioeconómicas y de asistencia sanitaria más amplias. Una atención sanitaria fracturada —marcada por consultas cortas, acceso escaso a tratamientos no farmacológicos y restricciones de los seguros— hacía a menudo que quienes prescriben dependieran de opciones de fármacos de bajo coste como los gabapentinoides (45,47). Se observó que estos problemas, unidos a la prudencia de los prescriptores con relación a los opiáceos y a las expectativas de los pacientes en cuanto a los tratamientos farmacológicos para el dolor, alimentaron las prescripciones excesivas o fuera de indicación (45,47). Estos desafíos iban además unidos a la pobreza, el desempleo y los escasos conocimientos en salud en algunos entornos, considerados colaboradores clave en el uso incorrecto y la atención subóptima (40,47,57).
En conjunto, estos relatos apuntan a que el uso incorrecto de los gabapentinoides raramente se deriva de una sola causa. Más bien surge de la intersección entre las motivaciones individuales, las propiedades de los fármacos, las limitaciones del sistema sanitario y una mayor diversidad de condiciones socioeconómicas.
Posibles señales de uso incorrecto y dependencia
Los indicios de uso incorrecto y dependencia fueron debatidos por los participantes de algunos estudios (41,42,47,54,55,57,59). Los profesionales de la salud (especialmente los que trabajaban en el ámbito del tratamiento del consumo de sustancias) pusieron de relieve la necesidad de estar atentos a los patrones emergentes de uso incorrecto (por ejemplo, “Siempre debemos mantenernos por delante de la curva. Si vemos que el uso incorrecto de gabapentina comienza a desarrollarse, tenemos que cortarlo”)(42). Los profesionales de la salud mencionaron que los pacientes raramente confesaban el uso incorrecto o la dependencia de forma voluntaria debido al estigma, a las preocupaciones jurídicas o al miedo de perder el acceso al tratamiento (por ejemplo, “los pacientes no quieren revelar voluntariamente que hacen un uso incorrecto de los fármacos porque… eso podría impedirles obtener dichos fármacos para consumirlos, lo cual les causa daño”) (47). Como resultado, los profesionales de la salud buscaron marcadores indirectos. Los farmacéuticos mencionaron recargas con prescripción urgente (“el indicio más importante en el contexto de la farmacia es, obviamente, la recarga temprana”) (47), aumentos de dosis sin autorización (“a veces los pacientes comunican que ellos mismos se aumentan la dosis sin permiso del prescriptor”) (47) y signos visibles de intoxicación o abstinencia (“dichos clientes suelen estar agitados”) (57). Los médicos especialistas informaron de señales de alarma adicionales, incluyendo solicitudes persistentes de gabapentinoides, tolerancia reportada, reticencia a la hora de reducir o interrumpir el uso y más de tres prescriptores (47,54). Los veterinarios comunicaron comportamientos similares en clientes humanos que hacían un uso incorrecto de los fármacos veterinarios: recargas tempranas, solicitudes de múltiples prácticas y peticiones de drogas específicas (55). Los investigadores de desvío de drogas también comunicaron tener conocimiento de estas señales de uso incorrecto a raíz de sus conversaciones con los profesionales de la salud (por ejemplo, “los médicos han comunicado numerosas solicitudes de recargas tempranas”) (41). En la atención primaria, algunos prescriptores utilizan la toxicología de la orina para detectar la falta de adherencia o el consumo de múltiples sustancias, lo que lleva a menudo a la interrupción por motivos de seguridad (59).
Los participantes dependieron en general de patrones de comportamiento y prescripción (como recargas tempranas, aumento de la dosis o agitación del paciente) a modo de indicadores clave de posibles usos incorrectos o dependencias, especialmente en ausencia de la revelación directa.
Sorteando dilemas éticos en la prescripción y la dispensación
Los participantes de varios estudios describieron los dilemas éticos y clínicos implicados en la prescripción y la dispensación de gabapentinoides, particularmente en el contexto del dolor crónico, del tratamiento del consumo de sustancias y de las desventajas socioeconómicas (42,47,50,57,59). Los médicos especialistas se sintieron a menudo divididos entre su obligación de aliviar el dolor y su responsabilidad de minimizar el perjuicio. Como explicaba uno de ellos, “hay personas padeciendo dolor realmente y […] queremos ayudar y tenemos la capacidad de prescribir y darles algo, y es difícil no hacerlo” (59). Esta tensión se agudizó particularmente en el ámbito del tratamiento del consumo de sustancias, donde la gabapentina se consideraba útil para la gestión del síndrome de abstinencia, de la ansiedad y del dolor (factores que podrían sin embargo obstaculizar el compromiso —por ejemplo, “Es un asunto muy delicado, cuando los adictos padecen dolor en la recuperación… Digo, ¿por qué los drogadictos y los alcohólicos tienen que estar destrozados?”) (42). Pero las preocupaciones acerca del uso incorrecto y la falta de directrices de prescripción claras hicieron que las decisiones fuesen complicadas. Como expresó un director clínico, “No hay una respuesta inequívoca. Me encantaría escuchar a alguien decir que la hay” (42).
Los especialistas médicos que trabajaban en la práctica general también describieron los desafíos asociados a la toma de decisiones compartida y la participación del paciente (47,59). Les preocupaba el hecho de que no darles la medicación pudiera debilitar la relación terapéutica o dejar a los pacientes sin un alivio adecuado de los síntomas. Un médico especialista expresó: “A menudo hemos creado este problema; no es culpa del paciente” (59). Otros temían consecuencias más extremas de retirar la prescripción, como el abastecimiento ilícito y las amenazas de autolesión (59). Algunos recurrieron a reducciones forzadas en casos de riesgo para la vida o sospecha de desvío (59). Los dilemas aumentaron cuando los tratamientos alternativos eran inaccesibles debido al coste o la disponibilidad. Como mencionó un médico asociado, la alternativa era sugerir una derivación “a un especialista que sé que usted no se puede permitir” (47).
Los farmacéuticos comunitarios se enfrentaron a presiones similares (57). Cuando sospechaban del uso incorrecto, algunos de ellos evitaban la confrontación y expresaban que no quedaban existencias del medicamento (por ejemplo, “No quiero mostrarle directamente que no quiero darle el tratamiento. En lugar de ello, le digo que no tengo ese fármaco o que me acabo de quedar sin existencias”) (57). Sin embargo, a menudo, la presencia de una prescripción válida hizo que los farmacéuticos se sintieran obligados a dispensarlo.
En distintos entornos, los profesionales expresaron que tuvieron que sortear estos dilemas al no existir directrices claras ni apoyo apropiado, dependiendo de juicios personales para mantener un equilibrio entre los intereses éticos, clínicos y relacionales.
Estrategias de prevención y reducción del daño
Distintos profesionales de los campos de la atención sanitaria, la regulación y el orden público propusieron una serie de estrategias para mitigar el uso incorrecto, la dependencia y los daños asociados de los gabapentinoides. Dichas estrategias, resumidas a continuación, se dividieron en cuatro categorías interrelacionadas: mejora de la toma de decisiones clínicas en cuanto a la prescripción; endurecimiento de las respuestas de la regulación y la aplicación de la ley; ampliación del acceso a la asistencia para el dolor, el malestar y la dependencia y aumento de la concienciación a través de iniciativas de formación y alfabetización sobre las drogas.
Mejora de la toma de decisiones clínicas en cuanto a la prescripción
Distintos profesionales de diversos entornos sanitarios identificaron algunas oportunidades para reforzar la toma de decisiones clínicas en cuanto a la prescripción de gabapentinoides (40,42,45,47,52-54,57,59). Estas se centraron en mejorar el juicio individual del profesional, clarificar las directrices clínicas, potenciar los sistemas de monitorización y fortalecer la comunicación y la colaboración interdisciplinarias.
Las preocupaciones clave fueron la incertidumbre clínica y las lagunas en la orientación. Tanto en la atención primaria como en la especialista, los profesionales describieron la ausencia de protocolos claros para el inicio, la revisión, la disminución gradual o la suspensión de gabapentinoides (42,45,52,59). En el Reino Unido, los médicos especialistas comunicaron que, a pesar de tener guías actualizadas de prescripción, se sentían a menudo poco preparados para gestionar las reducciones de dosis y lidiar con la resistencia del paciente a la desprescripción (59). Al mismo tiempo, un trabajador de recuperación expresó su frustración ante la falta de directrices para gestionar la dependencia: “en cuanto a algo como la pregabalina, realmente no hay nada… No tenemos una vía para saber cómo se podría lidiar con ello” (45).
Los participantes destacaron la importancia de las decisiones de prescripción en fase inicial para dar forma a los resultados a largo plazo. Los profesionales recomendaron limitar el inicio de gabapentinoides siempre que fuera posible y, si la prescripción fuera necesaria, comenzar con dosis bajas y dar al tratamiento una estructura de corto plazo (59). Estas precauciones fueron consideradas especialmente importantes para los pacientes con características de alto riesgo como un historial de consumo de sustancias, comorbilidades psiquiátricas o uso incorrecto previo de fármacos recetados (59).
La educación y la formación se identificaron de forma consistente como prioridades en los distintos ámbitos. En múltiples estudios, los profesionales de la salud pidieron más educación sobre los riesgos de los gabapentinoides y las prácticas de prescripción seguras (40,57,52,57). Los farmacéuticos comunitarios en Irak recomendaron cursos obligatorios sobre la gestión de los pacientes que experimentan uso incorrecto y dependencia (57), mientras que los farmacéuticos sudaneses querían más formación sobre el modo de detección de prescripciones fraudulentas (40). En los Estados Unidos y el Reino Unido, los profesionales de la salud destacaron la necesidad de recursos prácticos y actualizados para la disminución gradual, las interacciones con las drogas y las intervenciones de reducción del daño (47,52). La educación se contempló como una oportunidad de aumentar la concienciación entre los prescriptores acerca de los riesgos potenciales; algunos sugirieron que debería impartirse mediante requisitos de formación continua (47). Un farmacéutico comunitario observó que “yo estoy convencido de que la educación sería positiva”, aunque algunos participantes mostraron su escepticismo en cuanto a que la educación por sí sola pudiera cambiar el comportamiento de prescripción (47).
Además del aprendizaje a nivel individual, los participantes destacaron la importancia de mejorar los sistemas para la supervisión de la prescripción. Los farmacéuticos de Sudán pidieron una supervisión más estricta de la prescripción de pregabalina (40). En los Estados Unidos, la atención se centró en los programas de monitorización de drogas recetadas (PDMPs). Aunque los PDMPs fueron considerados útiles ampliamente, su impacto fue a menudo socavado por uso inconsistente, variación jurisdiccional y aplicación limitada de la ley (47). Como observó un farmacéutico comunitario, “Solo tienes que hacerlo si sientes la necesidad de ello. Y ni siquiera puedes ser sancionado por uso incorrecto o falta de criterio profesional por no tenerlo en cuenta” (47). Se solicitó una implementación más uniforme, un uso compartido de datos en tiempo real y la creación de políticas de uso obligatorio (47).
Los participantes también identificaron otras herramientas para guiar las decisiones de prescripción. En el contexto de prisiones del Reino Unido, se usaron paneles de control e indicadores de seguridad para la prescripción con el fin de establecer señales de alarma en las combinaciones potencialmente dañinas, como la co-prescripción de gabapentinoides con opiáceos (53). En Canadá, los prescriptores respondieron positivamente a una herramienta de auditoría y retroalimentación que proporcionaba datos personalizados de prescripción y comparaciones con pares, fomentando la reflexión y el cambio de comportamiento (54). Finalmente, se consideró que la mejora de la toma de decisiones clínicas no solo dependía de habilidades o herramientas individuales, sino también de la colaboración interdisciplinaria (52). Los participantes abogaron por la mejora de la comunicación entre prescriptores, farmacéuticos y servicios de tratamiento, incluyendo formación compartida, planes de asistencia coordinados y comunicación habitual (por ejemplo, llamadas telefónicas, cartas) para fomentar prácticas de prescripción más coherentes y sensatas (52).
Los profesionales informaron de que la mejora de la toma de decisiones no solo requería mejores herramientas de control y directrices, sino también un cambio cultural hacia prácticas de prescripción más colaborativas y basadas en la evidencia.
Endurecimiento de las respuestas de la regulación y la aplicación de la ley
Los participantes destacaron el papel de las respuestas de la regulación y la aplicación de la ley a la hora de mitigar el uso incorrecto y la dependencia de los gabapentinoides (40,43,47,54,57,58). Las estrategias propuestas fueron desde el endurecimiento de los controles de la prescripción y la dispensación hasta la revisión de la legislación sobre drogas, el aumento de la vigilancia del mercado y la ampliación del ámbito de aplicación de la ley.
Los farmacéuticos de Sudán e Irak pidieron una adherencia más estricta a la regulación sobre dispensación existente, mayor vigilancia gubernamental, aplicación de las leyes y mayores restricciones sobre las prácticas de prescripción y dispensación (40,57). En Somalia, los participantes destacaron que las autoridades reguladoras deberían desempeñar un papel principal a la hora de garantizar que los mercados farmacéuticos estén monitorizados y controlados adecuadamente (58). También se consideró fundamental actualizar y reformar la legislación sobre drogas existente para adecuar los marcos normativos a las necesidades emergentes de salud pública (58). Los profesionales de Somalia sugirieron que el papel de las fuerzas de seguridad del Estado debería ir más allá de las medidas punitivas y tener en cuenta el compromiso y el apoyo de la comunidad (58). Esto podría incluir vigilancia comunitaria y programas que deriven a las personas con problemas de consumo de sustancias a los servicios de apoyo (58). Sin embargo, algunos profesionales expresaron su preocupación con respecto a las medidas reguladoras que se centran principalmente en la vigilancia o la monitorización. En particular, a algunos médicos especialistas canadienses les preocupaba que las estrategias para hacer un seguimiento de las prescripciones pudieran ser percibidas como punitivas o amenazantes (54).
Gran parte del debate sobre la regulación se centró en la reclasificación de los gabapentinoides. Entre los agentes de fuerzas de seguridad del Estado de los Estados Unidos, el apoyo a la clasificación fue generalizado, especialmente en las jurisdicciones donde la gabapentina ya había sido clasificada como sustancia controlada (43). Los agentes de dichos estados consideraron sistemáticamente que la clasificación era necesaria para frenar el uso incorrecto y el desvío de medicamentos (por ejemplo, “hemos visto cómo la tasa de abuso se disparó hasta que se incluyó en la Lista V”), y creyeron que había ayudado a impedir las prescripciones inapropiadas (por ejemplo, “creo que los médicos están tranquilos prescribiendo gabapentina… porque no está clasificada como —sustancia controlada—”) y la dispensación inapropiada (por ejemplo, “los farmacéuticos no dudan en dispensar recetas no controladas”). Otros opinaron que el impacto sobre el uso incorrecto de medicamentos fue limitado (por ejemplo, “no fue muy disuasorio para los adictos”), pero a pesar de ello apoyaron la clasificación por motivos simbólicos u operativos (por ejemplo, para facilitar la recopilación de datos, prevenir muertes por suicidio o garantizar sanciones más severas para las ventas del mercado negro).
Los profesionales de la salud y los expertos en políticas de drogas de los Estados Unidos expresaron puntos de vista más variados sobre la clasificación. Algunos reconocieron beneficios modestos para la seguridad del paciente porque a los prescriptores se les exigía ser “más responsables con esas prescripciones” (47). Sin embargo, otros mostraron su preocupación con respecto al hecho de que la clasificación pudiera restringir el acceso para personas que usaban los gabapentinoides adecuadamente, sobre todo aquellos con alternativas de tratamiento limitadas (por ejemplo, “detesto pensar cómo puede variar de un estado a otro y crear problemas de acceso para los pacientes que se están beneficiando del uso del medicamento”) (47). Algunos profesionales de la salud y expertos en políticas de drogas cuestionaron la eficacia general de la clasificación como elemento de disuasión, mencionando paralelismos con la regulación de los opiáceos: “Veremos exactamente lo mismo que sucedió, y que algunos otros expertos de políticas de drogas y yo mismo avisamos de que sucedería, cuando los estados comenzaron a adoptar legislación que limitaba la prescripción de opiáceos: el número de personas que empezaron a recurrir a la oferta ilícita aumentó” (47).
También había preocupación sobre el hecho de que la clasificación pudiese aumentar el estigma por parte de los profesionales de la salud hacia los pacientes y dificultar la toma de decisiones conjunta. Un farmacéutico y experto en políticas de drogas consideró que los profesionales de la salud a favor de la clasificación estaban buscando una excusa fácil para no prescribir el medicamento en cuestión o “querían controlar en lugar de mejorar o cambiar su práctica diaria”. Los expertos en políticas de drogas fueron generalmente críticos con cualquier esfuerzo regulatorio para mitigar el uso incorrecto que pudiera tener repercusiones legales para los pacientes; uno de ellos describió el aumento de regulación como una solución “parche” a este desafío de la salud pública (47).
En general, aunque las medidas de regulación y de aplicación de la ley fueron contempladas como herramientas posiblemente importantes, los participantes hicieron hincapié en la necesidad de enfoques equilibrados que protegieran la salud pública sin generar daños involuntarios ni aumentar las injusticias.
Ampliación del acceso a la asistencia para la dependencia, el dolor y el malestar
Los profesionales de la salud destacaron que una estrategia clave para prevenir y reducir el daño asociado al uso incorrecto y a la dependencia de los gabapentinoides consistía en ampliar el acceso a la atención integral y centrada en la persona para los individuos con dependencia de sustancias, dolor crónico y malestar psicológico (40,45,47,52,58,59). Esto implicaría no solo aumentar la disponibilidad de los servicios sino también ocuparse de los obstáculos estructurales, culturales y sistémicos que entorpecen el compromiso con la asistencia.
Los farmacéuticos comunitarios y los profesionales de la salud que estaban trabajando en ámbitos de tratamiento del consumo de sustancias pusieron de relieve la necesidad de ampliar los servicios de tratamiento y rehabilitación, especialmente para personas dependientes de drogas con prescripción (40,45,58). Los participantes recomendaron el desarrollo de servicios especializados y vías de atención sanitaria creadas específicamente a medida para la dependencia de drogas con prescripción, a diferencia de aquellas diseñadas para el consumo de drogas ilícitas (45). Se destacó también el papel de los trabajadores sociales y los servicios de apoyo a las familias en el tratamiento del consumo de sustancias (58), particularmente facilitando valoraciones, asesoramiento, asistencia coordinada y apoyo, así como abordando las dinámicas sociales más amplias que tienen un impacto sobre el compromiso y los resultados a largo plazo.
La integración de la asistencia en salud mental también se posicionó como piedra angular de la prevención y la reducción del daño (58,59). El malestar psicológico que no había sido tratado se identificó como causante clave del consumo de sustancias y también del dolor crónico; los participantes destacaron la necesidad de ampliar el acceso a las terapias psicológicas para depender menos de estrategias farmacológicas.
La mejora del acceso a tratamientos no farmacológicos para el dolor se consideró crucial a la hora de mitigar el uso incorrecto y la dependencia de gabapentinoides (42,47,50,52,59). Muchos profesionales de la salud mencionaron que los gabapentinoides eran frecuentemente recetados fuera de lo indicado en casos en los que existían mejores tratamientos disponibles (42,47,50). A pesar de los beneficios potenciales de los enfoques no farmacológicos, existían a menudo obstáculos tales como el precio, la disponibilidad limitada, la corta duración de las citas, la poca confianza por parte del prescriptor y el escaso compromiso por parte del paciente que limitaban su uso (42,47,50,59). Un farmacéutico comunitario de los Estados Unidos indicó que “conseguir que haya médicos de calidad que se especialicen en la gestión del dolor puede hacer que para los doctores sea abrumador seguir ese camino, debido a la responsabilidad y todo lo que conlleva” (47). Fomentar entornos de atención sanitaria inclusivos y que no sean estigmatizantes —especialmente para las personas con un historial de consumo de sustancias o que provienen de orígenes racialmente minoritarios— se identificó también como algo fundamental para mejorar el acceso, incentivar la búsqueda de ayuda y garantizar la calidad de la asistencia (47).
Los participantes explicaron además que mejorar la calidad de la atención para el dolor crónico requería una reforma estructural y un cambio cultural, incluyendo un reajuste de las expectativas del paciente y del prescriptor acerca de los resultados del tratamiento (47,59). Se hizo hincapié en desmedicalizar el dolor crónico y en centrarse en mejoras funcionales y no puramente sintomáticas (47,52,59). Tal y como declaró un prescriptor del Reino Unido, “No podemos hacer que el dolor desaparezca. Podemos conseguir que desaparezca el sufrimiento, pero tenemos que centrarnos en vivir con dolor” (59), subrayando la necesidad de reformular el dolor crónico como una afección que debe ser gestionada más que curada.
En distintos estudios, los participantes destacaron la necesidad de una respuesta multifacética al uso incorrecto y a la dependencia de gabapentinoides que vaya más allá de las prácticas individuales de prescripción. Los enfoques sugeridos incluyeron la inversión en opciones de asistencia accesible y no farmacológica, el desarrollo de apoyo personalizado para la dependencia de drogas con prescripción, la reducción del estigma en la atención sanitaria y la transformación de las narrativas culturales que rodean al dolor. Algunos participantes indicaron que, debido a la ausencia de dichos cambios sistémicos, los prescriptores se sentían limitados a opciones farmacológicas subóptimas, y los individuos que buscaban asistencia tenían más probabilidades de involucrarse en un consumo potencialmente dañino.
Aumento de la concienciación y alfabetización sobre las drogas
Los participantes de múltiples estudios pusieron de relieve la necesidad de aumentar la concienciación sobre los perjuicios asociados al uso incorrecto y a la dependencia de los gabapentinoides entre los pacientes y el público en general (40,45,49,52,58,59). La concienciación se contempló no solo como una forma de reducir el estigma y facilitar la identificación y el tratamiento antes, sino también como un factor fundamental a la hora de promover un uso más seguro e informado (45,52,58). Algunos abogaron por una formación de los pacientes más coherente y proactiva en el momento de la prescripción y la dispensación, incluyendo explicaciones claras sobre las razones y los riesgos (47,59). Otros pidieron una labor de divulgación segmentada en atención primaria y en los servicios de consumo de sustancias (por ejemplo, “necesitamos un servicio de divulgación mucho más agresivo que llegue a la atención primaria y ayude a las personas a entender la dependencia de medicamentos con prescripción, que les ayude a buscar asistencia, que les ayude a tomar el control de su prescripción y a reducirla ellos mismos”) (45). Sin embargo, la implementación se consideró difícil en ámbitos clínicos con pocos recursos (por ejemplo, “dar importancia al servicio, a los carteles y folletos… Tiende a estar más abajo en la lista de prioridades”) (52). También había incertidumbre acerca de quién debería hacer llegar el mensaje: “es necesario que el mensaje llegue de algún modo, sí, pero no sé de dónde vendría el mensaje” (45).
También se recomendaron campañas dirigidas al público (40,58), y los participantes pidieron mayor liderazgo por parte de autoridades nacionales y líderes comunitarios. Las iniciativas comunitarias —incluyendo las de las escuelas y los ámbitos religiosos— se consideraron fundamentales para llegar a grupos en riesgo y reformular normas culturales (58). Finalmente, los servicios de control de drogas se contemplaron como una oportunidad para promover conversaciones personalizadas en tiempo real acerca del riesgo (49).
Estos puntos de vista reflejan un amplio consenso sobre el hecho de que aumentar la concienciación (mediante esfuerzos coordinados en los contextos clínicos, comunitarios y normativos) es esencial para reducir el daño y promover un uso de los gabapentinoides más prudente y ponderado.
DEBATE
El objetivo de la presente revisión sistemática cualitativa consistió en explorar los enfoques de los profesionales de la salud y otros grupos profesionales acerca del tema del uso incorrecto y de la dependencia de los gabapentinoides. Encontramos 19 estudios relevantes; la mayoría de ellos fueron llevados a cabo en América del Norte y Europa. Todos los estudios incluidos fueron publicados en la última década, y la mayoría se publicaron a partir de 2023, lo cual muestra la naturaleza rápidamente evolutiva de esta literatura. No se identificaron estudios sobre la mirogabalina, un gabapentinoide reciente aprobado en algunos países asiáticos (61).
Entre los profesionales cuyos enfoques fueron sintetizados en la presente revisión se incluyeron profesionales de la salud, personal de regulación y aplicación de la ley, expertos en políticas de drogas, profesores, líderes religiosos y veterinarios. Hubo una variabilidad considerable tanto dentro de estos grupos profesionales como entre los distintos grupos en cuanto a su concienciación acerca del uso incorrecto y de la dependencia de gabapentinoides y las percepciones de riesgos asociados. Los agentes de las fuerzas de seguridad del Estado estaban en general más preocupados por los daños relacionados con los gabapentinoides que los profesionales de la salud, posiblemente debido a sus experiencias de primera mano respondiendo a sobredosis letales y suicidios. Además, los agentes de las fuerzas de seguridad del Estado podrían haber estado expuestos con mayor frecuencia a poblaciones marginadas con menos posibilidades o sin posibilidades de acceder a los servicios médicos; esto puede contribuir a un sesgo a la hora de tener más en cuenta los daños que los beneficios terapéuticos. Muchos profesionales de la salud contemplaron los gabapentinoides como una alternativa más segura en comparación con los opiáceos, y los describieron como la opción preferida en el contexto del control regulatorio y de la preocupación creciente sobre los daños relacionados con los opiáceos. Esto sugiere que el aumento en la prescripción de gabapentinoides no solo refleja el juicio clínico, sino también presiones generales éticas, jurídicas y de regulación para que se reduzca el consumo de opiáceos (8).
Los motivos del uso incorrecto identificados por los profesionales (alteración del estado de ánimo o de la conciencia, potenciación o sustitución de opiáceos y automedicación) se corresponden estrechamente con los motivos comunicados por quienes tuvieron una experiencia propia de uso incorrecto de gabapentinoides (32,62-66). Dicha correspondencia sugiere que estos grupos profesionales captaron bien los factores que contribuyen al uso incorrecto. De manera similar, las señales de uso incorrecto y dependencia de gabapentinoides identificadas por los profesionales de la salud en esta revisión (tales como recargas aceleradas, aumentos de dosis y resistencia a las reducciones de dosis) se corresponden con la literatura existente sobre indicadores de uso incorrecto de drogas con prescripción (67,68), lo que sugiere que las estrategias desarrolladas en otros contextos para ayudar a los prescriptores a identificar a los pacientes en riesgo pueden tener relevancia aquí (69).
La incertidumbre de los prescriptores fue un tema recurrente, y muchos profesionales mencionaron la falta de directrices clínicas para iniciar, monitorizar o reducir el tratamiento de gabapentinoides. Dicha incertidumbre, junto a limitaciones estructurales como el acceso reducido a las alternativas no farmacológicas, contribuyó a las prácticas de prescripción inconsistentes o subóptimas. A pesar de que muchos pidieron una mejora en la educación y en la formación clínica, también se reconoció que es probable que el conocimiento por sí solo no cambie los hábitos de prescripción afianzados sin que haya reformas sistémicas ni cambio cultural.
Finalmente, los profesionales propusieron una amplia variedad de estrategias para reducir los daños asociados a los gabapentinoides, incluyendo la educación de los prescriptores, el aumento de las medidas de regulación, la mejora del acceso a la asistencia para casos de dolor y dependencia y la ampliación de la alfabetización sobre drogas mediante la educación clínica y comunitaria. Teniendo en cuenta estos enfoques, quienes elaboran las políticas deberían valerse del aprendizaje extraído de las respuestas a la «crisis de los opiáceos» y ser conscientes de la posibilidad de que existan consecuencias involuntarias, incluyendo el aumento del estigma, el acceso reducido o el desvío hacia mercados ilícitos (70,71,72).
Implicaciones para prescriptores, diseñadores de políticas e investigadores
Algunos profesionales de la salud reconocieron tener un conocimiento y una preocupación limitados acerca del uso incorrecto y de la dependencia de los gabapentinoides, particularmente en contextos de atención primaria. Los prescriptores en general apoyaron la idea de la necesidad de mejora de la educación en esta área, aunque mostraron cierto escepticismo sobre la posibilidad de que el conocimiento por sí solo pudiese cambiar el comportamiento del prescriptor. Algunos proyectos de investigación en curso están estudiando iniciativas educativas para pacientes y prescriptores con el fin de mejorar los conocimientos sobre gabapentinoides y fomentar las prescripciones seguras y adecuadas (73,74, NCT04294901; NCT04628832).
Los hallazgos de estos estudios arrojarán luz sobre la probabilidad de eficacia de estos enfoques. En cualquier caso, debería contemplarse la desprescripción cuando la relación daño/beneficio es desfavorable (75). Dado que los gabapentinoides pueden asociarse al uso incorrecto, a la dependencia y a la abstinencia, la desprescripción debería ser gradual, enfocada al paciente y fundamentada. Desafortunadamente, una revisión de alcance reciente encontró que no había evidencia suficiente para guiar la práctica adecuada en esta área (76), destacando la necesidad urgente de investigación de buena calidad para informar sobre protocolos de desprescripción seguros y eficaces.
Distintos profesionales en varios estudios establecieron una conexión clara entre el aumento del uso incorrecto de los gabapentinoides y el endurecimiento de las regulaciones sobre opiáceos. Los gabapentinoides se contemplaron como sustitutos populares de los opiáceos por estar menos regulados, tener mayor disponibilidad y aparecer con menor probabilidad en las pruebas de detección de drogas. Los profesionales de la salud también comunicaron casos de pacientes que pasaron a hacer un uso incorrecto de los gabapentinoides tras una reducción forzada de los opiáceos o porque, a diferencia del caso de los opiáceos, los efectos no fueron bloqueados por la buprenorfina. Dado que el aumento de regulación sobre los opiáceos parece estar contribuyendo al uso incorrecto de los gabapentinoides, los esfuerzos para restringir el suministro de gabapentinoides deberían tener en cuenta la posibilidad de causar sustitución con una sustancia diferente y potencialmente más dañina. Al mismo tiempo, es importante preservar el acceso a los gabapentinoides para los pacientes cuando es apropiado desde el punto de vista terapéutico.
A la hora de discutir estrategias para frenar el uso incorrecto y la dependencia de los gabapentinoides, los profesionales de la salud destacaron la necesidad de abordar el origen de la prescripción excesiva. Explicaron que los obstáculos sistémicos y culturales al tratamiento no farmacológico habían derivado en un exceso de confianza en los medicamentos para el dolor crónico. Los obstáculos que se indicaron con respecto a la asistencia multidisciplinaria y no farmacológica incluyeron la falta de tiempo y formación por parte del prescriptor, la falta de disponibilidad de servicios, sobre todo en zonas rurales, y la falta de precios asequibles y cobertura de los seguros, sobre todo en países que no tienen un sistema de salud universal. Además, las expectativas culturales acerca del dolor (en particular, la expectativa de un alivio del dolor inmediato y completo) significaban que involucrar a los pacientes en estrategias no farmacológicas podría ser complicado. Para los prescriptores con estas limitaciones, redactar una prescripción era a menudo la opción más rápida y con mejor relación coste-eficacia de cara a los pacientes. A medida que el abandono de los opiáceos ha ganado fuerza, parece que los gabapentinoides han ocupado parte del vacío de tratamientos. Si se aplican restricciones sobre los gabapentinoides sin desarrollar una inversión paralela en opciones no farmacológicas, existe un riesgo real de que los vacíos terapéuticos sean ocupados por otros fármacos potencialmente dañinos.
Limitaciones
Existen algunas limitaciones a tener en cuenta al interpretar los hallazgos de la presente revisión. Primero, la mayoría de los estudios incluidos fueron desarrollados en los Estados Unidos y el Reino Unido, y la posibilidad de transferir estos hallazgos a contextos con diferentes entornos de regulación, estructuras sanitarias y ámbitos socioculturales no está clara. Es probable que los patrones de prescripción y de uso incorrecto de los gabapentinoides cambien según los países, y comparativamente hay poca evidencia publicada sobre la prevalencia o los causantes del uso incorrecto en otras regiones. Es necesaria la investigación adicional para abordar esta laguna y analizar cómo los factores del contexto local dan forma a los daños y las respuestas asociados a los gabapentinoides en distintos escenarios. También es importante indicar que la mayoría de los estudios incluidos se llevaron a cabo en ámbitos de tratamiento del consumo de sustancias y en ámbitos relacionados con las fuerzas de seguridad del Estado (por ejemplo, investigadores de desvío de drogas, tribunales de drogas, prisiones), en los que los participantes podrían tener más probabilidades de encontrar a individuos con un mayor riesgo de uso incorrecto y dependencia (como aquellos que presentan comorbilidades psiquiátricas o un historial de trastornos por consumo de sustancias). Los pacientes con prescripción de gabapentinoides para el dolor crónico, sin estos factores adicionales de riesgo, pueden tener menos probabilidades de desarrollar uso incorrecto o dependencia. Es necesaria más investigación en atención primaria y otros ámbitos generalistas para comprender mejor los patrones de uso, las percepciones del riesgo y los comportamientos relacionados con la dependencia en pacientes que utilizan los gabapentinoides según la prescripción. Sin embargo, la Tabla 1 proporciona descripciones de las muestras y los escenarios, permitiendo que los lectores evalúen la relevancia de la evidencia actual en sus propios contextos. Segundo, solo seis estudios tenían relevancia directa para la pregunta de la revisión, y tres de ellos provenían del mismo grupo de investigación, lo que pudo potencialmente sesgar el modo en que la cuestión fue presentada. Tercero, aunque nuestra síntesis incluyó nueve hallazgos de revisión, solo dos se valoraron con alta confianza, cinco con confianza moderada y dos con baja confianza utilizando el método GRADE-CERQual. Las valoraciones más bajas se debieron principalmente a una profundidad de los datos limitada, una relevancia indirecta con respecto a los gabapentinoides y una representación geográfica reducida. Aunque la calidad metodológica de muchos estudios fue aceptable, la escasez o pertenencia a un contexto específico de los datos pone de relieve la necesidad de investigación cualitativa de importancia. Los futuros estudios deberían pretender la obtención de datos más focalizados y con más riqueza, una representación más amplia de roles profesionales y contextos y una mejora en la transparencia metodológica, incluyendo información más clara acerca de los marcos teóricos y la reflexividad del investigador.
CONCLUSIÓN
Esta revisión sistemática pone de relieve la naturaleza compleja y evolutiva del uso incorrecto y de la dependencia de los gabapentinoides, según la visión de los profesionales de la salud y otros grupos profesionales. Mientras que los gabapentinoides fueron a menudo contemplados como una alternativa más segura a los opiáceos, los profesionales expresaron una preocupación creciente sobre la prescripción subóptima y los daños para el paciente asociados. Estas preocupaciones estaban ligadas frecuentemente a problemas estructurales en los sistemas sanitarios (fundamentalmente, acceso escaso a la gestión no farmacológica del dolor y efectos derivados de la desprescripción de opiáceos). Las estrategias de prevención y reducción del daño deben ir más allá de los prescriptores individuales para abordar las amplias causas sociales, culturales y sistémicas del uso incorrecto, evitando al mismo tiempo las consecuencias no deseadas de un exceso de regulación. Es fundamental un enfoque equilibrado, comprensivo y basado en la evidencia. Al tiempo, es importante situar los daños asociados a los gabapentinoides en el contexto más amplio del consumo de drogas psicoactivas. Otras sustancias psicoactivas (como benzodiazepinas, estimulantes y algunos antidepresivos) también suponen riesgos de uso incorrecto, dependencia y un daño mayor en algunos casos. Aunque la preocupación acerca de los gabapentinoides está justificada, las respuestas deberían ser proporcionadas y evitar consecuencias involuntarias considerando el espectro más amplio de los riesgos relacionados con las drogas.
CONTRIBUCIONES DE LOS AUTORES
Amy G. McNeilage: conceptualización (principal), conservación de datos (principal), análisis formal (principal), obtención de financiación (igual), investigación (principal), metodología (principal), administración del proyecto (principal), visualización (principal), redacción – borrador original (principal) y redacción – revisión y edición (apoyo). Evan Browne: conceptualización (apoyo), conservación de datos (apoyo), análisis formal (apoyo), investigación (apoyo), metodología (apoyo), administración del proyecto (apoyo), visualización (apoyo), redacción – borrador original (apoyo) y redacción – revisión y edición (principal). Suzanne Nielsen: conceptualización (apoyo), obtención de financiación (igual), investigación (apoyo), metodología (apoyo), supervisión (apoyo) y redacción – revisión y edición (apoyo). Claire E. Ashton-James: conceptualización (apoyo), obtención de financiación (igual), metodología (apoyo), supervisión (apoyo) y redacción – revisión y edición (apoyo). Bridin Murnion: conceptualización (apoyo), investigación (apoyo), metodología (apoyo), supervisión (principal) y redacción – revisión y edición (apoyo).
AGRADECIMIENTOS
Publicación de acceso abierto facilitada por The University of Sydney, como parte del acuerdo de Wiley - The University of Sydney a través del Consejo de bibliotecarios universitarios australianos.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
FINANCIACIÓN
Amy G. McNeilage recibe una beca del programa de formación en investigación del gobierno australiano y una beca complementaria de doctorado de la Pain Foundation. Suzanne Nielsen recibe una beca de investigación de NHMRC (número de beca: 2025894). Los patrocinadores no han participado en el diseño, el análisis, la preparación del manuscrito ni la decisión de publicarlo.
INFORMACIÓN DE APOYO
Puede encontrarse información de apoyo suplementaria en línea en la sección Supporting Information (Información de apoyo). Data S1: ejp70116-sup-0001-supinfo.docx
Nota: Este artículo se publicó originalmente en inglés. Revista de la Sociedad Española del Dolor es responsable de la exactitud de la traducción (Traductora: Ana María Rincón López. Traductora-Intérprete. Nº Traductora Jurada: 4220).
BIBLIOGRAFÍA