DOI: 10.20986/resed.2019.3677/2018
ORIGINAL
Punción seca y cambios en la actividad muscular en sujetos con puntos gatillo miofasciales: serie de casos
F. Araya-Quintanilla1,2, D. Rubio-Oyarzun2, H. Gutiérrez-Espinoza2,3, L. Arias-Poblete4 y C. Olguín-Huerta2
1Facultad de Ciencias de la Salud. Universidad Gabriela Mistral. Santiago. 2Facultad de Salud. Universidad de las Américas. Santiago. 3Servicio de Kinesiología Centro Diagnóstico y Tratamiento (CDT). Hospital San Borja de Arriaran. 4Escuela de Kinesiología. Facultad de Ciencias de la Rehabilitación. Universidad Andrés Bello. Santiago. Chile.
Recibido: 10-04-2018
Aceptado: 14-05-2018
Correspondencia: Felipe Araya Quintanilla
fandres.kine@gmail.com
ABSTRACT
Introduction: Myofascial trigger points (MTP) are an important cause of musculoskeletal pain and are defined as localized pain, expressed in a band of hyperirritable tense muscle fiber that can be referred to distant areas.
Objective: To describe the immediate effect of dry needling (DN) on muscle activity and pain intensity in subjects with myofascial trigger points in the upper trapezius.
Methods: A sample of 36 participants with latent PGM diagnosis was selected. They underwent an intervention with dry puncture and the variables of pain with VAS and muscular activity of the upper trapezius were measured before and after the intervention in a gesture of anterior reach.
Results: After the application of DN, muscle activity decreased by 4.53 % (p = 0.002), pain by 1.53 cm (p = 0.000).
Conclusion: The DN application has an immediate effect on the decreased muscle activity and pain in latent PGM in the upper trapezius during a previous functional range.
Key words: Dry needling, myofascial trigger points, pain.
RESUMEN
Introducción: Los puntos gatillo miofasciales (PGM) son una causa importante de dolor musculoesquelético que se definen como un dolor localizado, expresado en una banda de fibra muscular tensa, hiperirritable, que puede ser referido a zonas distantes.
Objetivo: Describir el efecto inmediato de la punción seca (PS) sobre la actividad muscular y la intensidad de dolor en sujetos con puntos gatillo miofasciales en el trapecio superior.
Métodos: Se seleccionó una muestra de 36 participantes con diagnóstico PGM latentes. Se les realizó una intervención con punción seca y se midieron las variables de dolor con EVA y actividad muscular del trapecio superior con electromiografía antes y después de la intervención en un gesto de alcance anterior.
Resultados: Posterior a la aplicación de PS, la actividad muscular disminuyó en un 4,53 % (p = 0,002), el dolor en un 1,53 cm (p = 0,000).
Conclusión: La aplicación PS tiene un efecto inmediato en la disminución de la actividad muscular y el dolor en PGM latente en el trapecio superior durante un alcance funcional anterior.
Palabras clave: Punción seca, puntos gatillo miofasciales, dolor.
INTRODUCCIÓN
Los puntos gatillo miofasciales (PGM) son una causa importante de dolor musculoesquelético, y se definen como un dolor localizado, expresado en una banda de fibra muscular tensa hiperirritable que puede ser referido a zonas distantes (1,2). Generalmente se desarrollan en los músculos del cuello y hombro, siendo el trapecio superior el músculo más frecuentemente afectado (3). Algunos estudios (4,5) mencionan que la presencia de PGM latentes en el trapecio superior, alteran el patrón de movimiento durante la elevación del hombro en el plano escapular, lo que predispone a condiciones o patologías del manguito rotador. Asimismo, se ha mencionado que alteraciones de la actividad eléctrica del trapecio superior podrían generar repercusiones en músculos escapulares y glenohumerales (6). Otros estudios mencionan que la persistencia de los PGM en los músculos de cuello y hombro genera dolor de cabeza, mareos y vértigos, asociado al proceso doloroso (7), además de limitar el patrón de movimiento cervical y glenohumeral generando una discapacidad funcional en la extremidad superior (8).
Dentro de las clasificaciones de PGM se encuentra la descrita por Simons y cols. (9), que los clasifican en activos y latentes, siendo estos últimos los que provocan dolor al inducir una compresión mecánica en el sitio donde se ubica el punto sensible (10,11). Con respecto a la manifestación clínica de la condición, los PGM activos y latentes pueden manifestar síntomas sensoriales y motores, siendo este último un factor influyente en el patrón de movimiento y la función (12); asimismo, también presentan síntomas autonómicos como cambios en la temperatura de la piel, sudoración y actividad pilomotora (12-14). Algunas de las teorías con respecto a los PGM han planteado la hipótesis de que la excesiva actividad motora en la unión neuromuscular inicia varios mecanismos para formar los PGM y la participación del sistema simpático, contribuye a aumentar la actividad motora en el punto gatillo, provocando el dolor muscular (11,12).
En la actualidad existen bastantes métodos de manejo no invasivos, como estiramiento muscular, laserterapia y ultrasonido (15). Por otra parte, se cuenta con métodos invasivos, como la acupuntura y/o la punción seca, para el tratamiento de los PGM. Con respecto a la punción seca (PS), es una técnica segura y mínimamente invasiva utilizada por los profesionales de la terapia física para tratar a los pacientes con PGM (15,16). Para la PS se utiliza una aguja de acupuntura sin sustancias analgésicas ni líquidos, solo introduciéndose directamente en los PGM específicamente sobre la placa motora del músculo afectado (16,17).
En la actualidad existen algunos estudios experimentales evaluando aspectos musculares de la PS. El estudio de Amirdehi y cols. (18) evalúa cambios posteriores a la PS en el trapecio superior, dentro de las características, evalúa latencia muscular, respuesta en la unión neuromuscular y umbral de presión por dolor, no considerando la actividad electromiográfica muscular. De Meulemeester y cols. (19) evalúan actividad electromiográfica en sujetos con PGM en el trapecio superior, sin embargo la evaluación estática de la actividad muscular y la baja muestra hacen dificultosas la aplicación de la intervención. No hay estudios en la literatura que evalúen la actividad muscular en movimientos funcionales posterior a la PS.
El objetivo del estudio es investigar el efecto inmediato de la punción seca (PS) sobre la actividad muscular y la intensidad de dolor durante un alcance funcional anterior en sujetos con puntos gatillos miofasciales en el trapecio superior.
OBJETIVO
Describir el efecto inmediato de la punción seca (PS) sobre la actividad muscular y la intensidad de dolor durante un alcance funcional anterior en sujetos con puntos gatillo miofasciales en el trapecio superior.
MATERIALES Y MÉTODOS
El presente estudio corresponde a un estudio de tipo descriptivo con un diseño serie de casos, que fue realizado en los laboratorios de las dependencias de Universidad de las Américas de Santiago, bajo la aprobación del comité de ética del Servicio de Salud Metropolitano Central.
Muestra
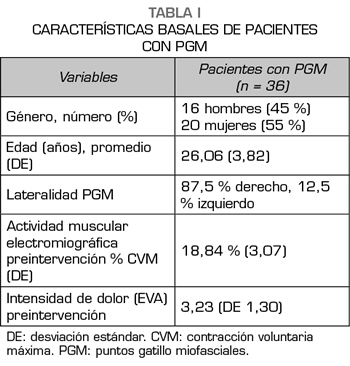
Se reclutaron 36 sujetos (16 hombres y 20 mujeres) de manera forma prospectiva mediante una estrategia de muestreo no probabilístico, con un rango de edad entre los 18 a 35 años (promedio 26,5, DE 3,82). Todos los sujetos presentaban puntos gatillos miofasciales en el trapecio superior como consecuencia de dolor musculoesquelético, evaluados bajo los criterios de Simons y travell (9).
Ningún sujeto recibió tratamiento previo de punción seca ni otros tratamientos conservadores o farmacológicos, ni tenía un diagnóstico médico específico de alguna patología. Todos los sujetos incluidos en el estudio aceptaron y firmaron el consentimiento informado previo al ingreso del estudio. Se incluyeron pacientes con presencia de puntos gatillos miofasciales latentes en el trapecio superior, según el criterio clínico de Simons y Travell y Sujetos que hayan aceptado y firmado el consentimiento informado. Se excluyeron sujetos que presenten alguna contraindicación de punción seca como, por ejemplo, infección local, traumatismo local reciente, cicatriz, tratamiento con anticoagulantes, sujetos que tengan alguna cirugía reciente, menor a 6 meses en el cuello y/o hombro, sujetos que presenten alteraciones neurológicas centrales o periféricas, sujetos que hayan recibido tratamiento kinésico o farmacológico en los últimos 6 meses.
Intervención con PS
A los pacientes se les posicionó en prono sobre una camilla y el terapeuta se ubicó por el lado donde se encuentra el PGM. Se identificó la zona específica a tratar donde posicionó la cánula sin ser introducida, para posteriormente aplicar una presión haciendo que la aguja que se encuentra dentro de la cánula penetre de manera perpendicular a través de la piel llegando hasta el PGM localizado en el músculo. Se mantuvo la aguja durante 3-5 minutos y, para finalizar, al retirar la aguja se realiza una presión de 30 a 60 segundos para evitar un posible sangrado. Todo el procedimiento se basó en el manual de descripción de práctica clínica de PS de la asociación americana de terapia física (APTA) (20).
Medidas de resultados
Las medidas de resultados fueron: actividad muscular electromiográfica del músculo trapecio superior en una tarea de alcance anterior, registrado mediante un electromiógrafo Delsys de 12 canales (21). Además, se evaluó dolor mediante la escala visual análoga (EVA) (22), ambas variables se midieron antes y después de la intervención con PS.
Un profesional externo a la investigación, con más de 10 años de experiencia en electromiografía (EMG), se encargó de realizar la evaluación. Se ubicaron los electrodos en el trapecio superior entre la línea del acromion y la vértebra cervical C7 a una distancia de 2 centímetros. Todos los pacientes se ubicaron en sedente con los brazos en reposo, según el protocolo descrito por Fernández de las Peñas y cols. (23). El siguiente paso consistió en evaluar la actividad muscular mediante un alcance funcional anterior, en donde se realizaron 3 ensayos previos para explicar el gesto motor, desprendiendo la contracción máxima voluntaria (% CVM) del músculo trapecio superior. La posición inicial fue: la mano derecha descansa sobre la pierna derecha, una mesa ajustable de incremento de 1 cm. Los sujetos alcanzan una botella vacía de 500 ml sin contenido en su interior, que se ubicó en la línea media del hombro derecho, imitando el movimiento en el plano sagital. A continuación, se registró la intensidad del dolor mediante la escala visual análoga (EVA). A todos los pacientes se les explicó la escala y los valores de puntuación, mencionando que el 0 representa el mínimo de dolor o “ningún dolor” y 10 el máximo dolor o el “peor dolor imaginable”.
Análisis estadístico
Los datos se recopilaron y fueron ingresados al programa Excel para su tabulación. Posteriormente se realizó el análisis con el programa SPSS- IBM versión 22 para Windows. Los resultados de variables cuantitativas fueron presentados en promedio y desviación estándar. Para analizar la normalidad de los datos se utilizó la prueba de Shapiro-Wilk, mientras que para la dócima de hipótesis se aplicó la prueba a t-student o test de Wilcoxon, estableciendo el nivel de significancia estadística para el p-valor < 0,05.
RESULTADOS
Los resultados de las características basales del grupo estudiado se presentan en la Tabla I. La muestra se compuso de 36 pacientes con PGM en el trapecio superior, de ellos 16 eran hombres (45 %) y 20 mujeres (55 %), con una edad promedio de 26,06 (DE 3,82). Cabe consignar que durante la realización de la investigación no tuvimos efectos adversos asociados a la intervención recibida.

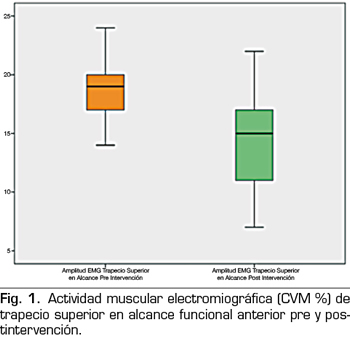
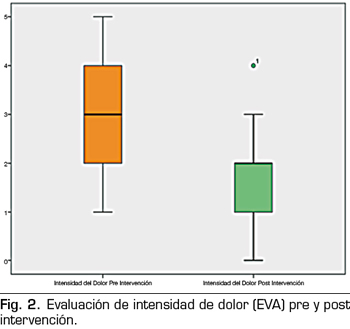
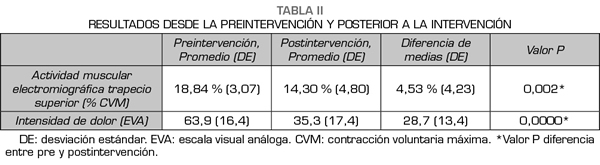
Para la actividad muscular medida con EMG hubo una disminución de 4,53 % (DE 4,23), siendo esta diferencia estadísticamente significativa p = 0,002 (Figura 1). Para la intensidad de dolor medida con EVA hubo una disminución de 1,69 cm (DE 1,25) posterior a la aplicación de PS, siendo esta diferencia estadísticamente significativa p = 0,000 (Figura 2) (Tabla II).
DISCUSIÓN
Los resultados del presente estudio indican que la PS podría ser una intervención efectiva para aliviar el dolor y disminuir la actividad muscular en el trapecio superior durante un alcance anterior. Nuestros hallazgos son concordantes con las revisiones sistemáticas publicadas del tema (23-25). Boyles y cols. (24) incluyen 19 estudios clínicos aleatorizados (ECA) que evalúan la efectividad de PS en PGM en múltiples partes del cuerpo y concluyen que la PS podría ser efectiva en múltiples grupos musculares, sin embargo, como criterio de inclusión, solamente seleccionaron los estudios de mayor calidad metodológica, generando un sesgo importante en el reporte y análisis de resultados de la RS. Además, ninguno de los ECA seleccionados evalúa como parámetro la actividad muscular. Espejo-Antúnez y cols. (25) incluyen 15 ECA, que evalúan solamente parámetros clínicos como dolor, funcionalidad y calidad de vida. Liu y cols. (26) evalúan la efectividad de la PS en PGM en los músculos de cuello y hombro, incluyen 20 ECA, sin embargo, muchos de ellos incluían lidocaína en la aplicación de la PS y ninguno evaluaba actividad muscular en los músculos comprometidos. Finalmente concluyen que la PS ofrece la posibilidad de que los terapeutas físicos traten las restricciones de tejido blando de manera más selectiva y con resultados más rápidos que una intervención tradicional (24,25). Otro aspecto que considerar es que, en todos los estudios publicados de PS y PGM, las evaluaciones se hacen de manera estática, sin contemplar la actividad muscular en algún gesto motor.
Con respecto a los mecanismos de acción de la PS, existen varias hipótesis para explicar los procesos fisiológicos detrás de la reducción de síntomas en sujetos con PGM. Se ha mencionado que la PS hiperestimula el área generadora de dolor y, por lo tanto, normaliza las entradas sensoriales locales (27); otra hipótesis menciona que la PS genera la supresión del dolor mediada por opioides naturales estimulando localmente las fibras alfa-delta del nervio (28). Por otra parte, Furlan y cols. (29) proponen que la PS estimula las interneuronas inhibitorias, evitando la transmisión normal del dolor a la corteza sensorial, inclusive asociándose a la teoría del Gate Control (18). Por último, Shah y cols., en estudios experimentales in vivo, mencionan que la PS puede puede corregir el entorno químico alterado que se encuentra en el PGM, logrando normalizar el estado del músculo (30,31).
En relación con los efectos adversos, en nuestro estudio ningún paciente manifestó alguna molestia o consecuencia de la intervención con PS. Al revisar la literatura, los riesgos de la inserción de la aguja son relativamente bajos. Brady y cols. (32) reportaron que los efectos adversos más frecuentes son los hematomas, sangrado y dolor que ocurren a una tasa del 20 %.
Sin embargo, se clasifican como leves, ya que son reportados a corto plazo y no requirieron tratamiento médico adicional. No obstante, es importante que el profesional que realice la técnica sea calificado para no generar riesgos asociados a la intervención.
Por último, en relación con el tipo de estudio, es importante mencionar que este tipo de diseños no permite realizar una inferencia hacia la población debido a una serie de factores metodológicos. Primero, es un estudio descriptivo, por lo tanto no posee un grupo control comparativo para establecer efectividad de una intervención, ni tampoco se seleccionan los sujetos por un muestreo aleatorio probabilístico. Por lo tanto, los resultados de nuestra investigación deben ser interpretados con precaución.
CONCLUSIÓN
La aplicación PS disminuye inmediatamente la actividad muscular y la intensidad de dolor en PGM latentes en el trapecio superior durante un alcance funcional anterior.
ASPECTOS ÉTICOS
El estudio fue aprobado por el Comité de Ética del Servicio de Salud Metropolitano Central de Chile.
CONFLICTO DE INTERESES
Los autores declaran no tener conflicto de intereses potencial con respecto a la investigación, la autoría, y/o la publicación de este artículo.
BIBLIOGRAFÍA