doi.org/10.1002/ejp.1975
ARTÍCULO DE LA REVISTA EJP
EFECTIVIDAD A LARGO PLAZO DE LAS INYECCIONES EPIDURALES DE ESTEROIDES TRAS NUEVOS EPISODIOS DE DOLOR LUMBAR EN ADULTOS MAYORES
LONG-TERM EFFECTIVENESS OF EPIDURAL STEROID INJECTIONS AFTER NEW EPISODES OF LOW BACK PAIN IN OLDER ADULTS
Michele Curatolo1,2
Sean D. Rundell2,3,4
Laura. S. Gold2,5
P. Suri2,3
Janna L. Friedly2,3
Sdrj S. Nedeljkovic6
Richard A. Deyo2,7
Judith A. Turner2,7
Brian W. Bresnahan2,5
Andrew L. Avins8
Larry Kessler2,9
Patrick J. Heagerty2,10
Jeffrey G. Jarvik2,4,5
1Department of Anesthesiology and Pain Medicine, University of Washington, Seattle, WA, USA
2Evidence and Research (CLEAR) Center for Musculoskeletal Disorders, The University of Washington Clinical Learning, Seattle, WA, USA
3Department of Rehabilitation Medicine, University of Washington, Seattle, WA, USA
4Department of Neurological Surgery, University of Washington, Seattle, WA, USA
5Department of Radiology, University of Washington, Seattle, WA, USA
6Department of Anesthesiology, Perioperative and Pain Medicine, Brigham and Women’s Hospital, and Spine Unit, Harvard Vanguard Medical Associates, Boston, MA, USA
7Department of Psychiatry & Behavioral Sciences, University of Washington, Seattle, WA, USA
8Division of Research, Kaiser Permanente Northern California, Oakland, CA, USA
9Department of Health Systems and Population Health, University of Washington, Seattle, WA, USA
10Department of Family Medicine, Oregon Health and Science University, Portland, OR, USA
RESUMEN
Antecedentes: Hay pocos estudios sobre la eficacia a largo plazo de las inyecciones epidurales de esteroides (IEE) en las personas mayores a pesar de la elevada prevalencia del dolor de espalda y de miembros inferiores en este grupo de edad. Probamos las hipótesis de que los adultos mayores que reciben IEE, frente a los que no: (1) tienen más dolor y discapacidad y peor calidad de vida (‘resultados’) antes de las IEE, (2) presentan mejores resultados después de las IEE y (3) tienen resultados mejores debido a un efecto específico de las IEE.
Métodos: Estudiamos prospectivamente a pacientes de ≥ 65 años de edad que acudieron a la atención primaria con nuevos episodios de dolor de espalda en tres sistemas sanitarios estadounidenses (registro BOLD). Los resultados a evaluar fueron la intensidad del dolor de miembros inferiores y de espalda, la discapacidad y la calidad de vida, valorados en el momento basal y a los 3, 6, 12 y 24 meses de seguimiento. Clasificamos a los participantes en: (1) IEE en los 6 meses siguientes a la visita inicial (n = 295); (2) sin IEE en el plazo de 6 meses (n = 4809); (3) sin IEE en el plazo de 6 meses, puntuación de propensión equiparada a la del grupo 1 (n = 483). Analizamos los datos mediante regresión lineal y ecuaciones de estimación generalizadas.
Resultados: La intensidad del dolor, la discapacidad y la calidad de vida basales fueron significativamente peores en los pacientes con IEE (grupo 1) que en los del grupo 2. La mejoría de todos los resultados evaluables desde el momento basal hasta los 24 meses fue estadísticamente significativa para el grupo 1. Sin embargo, no se observaron diferencias estadísticamente significativas entre las evoluciones de los resultados en los grupos con puntuaciones de propensión equiparadas, 1 y 3.
Conclusiones: Los adultos mayores tratados con IEE presentan mejorías a largo plazo. Sin embargo, es improbable que dicha mejoría se deba a un efecto específico de la IEE.
Significancia: En este gran estudio prospectivo de dos años de adultos mayores con un nuevo episodio de dolor lumbar, el dolor de espalda, el dolor de miembros inferiores, la discapacidad y la calidad de vida mejoraron después de las inyecciones epidurales de esteroides; sin embargo, la equiparación de las puntuaciones de propensión mostró que la mejoría era improbable que se debiera a un efecto específico de las inyecciones, indicando que es poco probable que los esteroides epidurales aporten beneficios a largo plazo a los adultos mayores con nuevos episodios de dolor de espalda y miembros inferiores.
ABSTRACT
Background: There is limited research on the long-term effectiveness of epidural steroid injections (ESI) in older adults despite the high prevalence of back and leg pain in this age group. We tested the hypotheses that older adults undergoing ESI, compared to patients not receiving ESI: (1) have worse pain, disability and quality of life (‘outcomes’) pre-ESI, (2) have improved outcomes after ESI and (3) have improved outcomes due to a specific ESI effect.
Methods: We prospectively studied patients ≥ 65 years old presenting to primary care with new episodes of back pain in three US healthcare systems (BOLD reg- istry). Outcomes were leg and back pain intensity, disability and quality of life, assessed at baseline and 3-, 6-, 12- and 24-month follow-ups. We categorized participants as: (1) ESI within 6 months from the index visit (n = 295); (2) no ESI within 6 months (n = 4809); (3) no ESI within 6 months, propensity-score matched to group 1 (n = 483). We analysed the data using linear regression and Generalized Estimating Equations.
Results: Pain intensity, disability and quality of life at baseline were significantly worse at baseline in ESI patients (group 1) than in group 2. The improvement from baseline to 24 months in all outcomes was statistically significant for group 1. However, no statistically significant differences were observed between out- come trajectories for the propensity-score matched groups 1 and 3.
Conclusions: Older adults treated with ESI have long-term improvement. However, the improvement is unlikely the result of a specific ESI effect.
Significance: In this large, two-year, prospective study in older adults with a new episode of low back pain, back pain, leg pain, disability and quality of life improved after epidural steroid injections; however, propensity-score matching revealed that the improvement was unlikely the result of a specific effect of the injections, indicating that epidural steroids are unlikely to provide long-term benefits in older adults with new episodes of back and leg pain.
Recibido: 24-01-2022
Aceptado: 14-05-2022
Correspondencia: Michele Curatolo
curatolo@uw.edu
INTRODUCCIÓN
Las inyecciones epidurales de esteroides (IEE) se usan habitualmente para tratar el dolor radicular lumbar, con o sin dolor de espalda. Entre 52.347.000 pacientes de Medicare se han administrado casi 2,2 millones de inyecciones epidurales en 2018 (13). Las revisiones sistemáticas y metanálisis han demostrado eficacias a largo y medio plazo (2,4,16,17,19). La prevalencia del dolor de espalda aumenta con la edad, llega al máximo entre los 80 y los 89 años (21) y tiene a menudo un considerable impacto negativo sobre la función, el ánimo y la calidad de vida en los adultos mayores (6). Sin embargo, la mayoría de los ensayos clínicos y revisiones sistemáticas de las IEE no se han centrado en las poblaciones de pacientes de más edad.
El proyecto Back pain Outcomes using Longitudinal Data (BOLD) se diseñó para describir la historia natural del dolor de espalda en las personas mayores y evaluar prospectivamente intervenciones para pacientes de 65 o más años de edad con nuevos episodios de dolor de espalda merecedor de atención, definidos como haber acudido a la consulta por dolor de espalda en los 6 últimos años (11). Considerando el envejecimiento global de la población, la elevada prevalencia del dolor en los adultos mayores, con un considerable impacto en la calidad de vida, y el amplio uso de las IEE, existe la necesidad de estudiar la efectividad a largo plazo de las IEE concretamente en las personas de más edad.
En el estudio actual utilizamos los datos del BOLD para examinar la eficacia a largo plazo de las IEE en una muestra amplia de adultos mayores con nuevos episodios de dolor de espalda que requería atención, con o sin dolor de miembros inferiores. Comparamos las evoluciones durante 24 meses del dolor, la discapacidad y la calidad de vida en adultos mayores con un nuevo episodio de dolor de espalda tratado con y sin IEE en los primeros 6 meses después de la visita de reclutamiento. Probamos las hipótesis de que: (1) los pacientes con IEE tendrían basalmente más dolor y discapacidad, y peor calidad de vida que los pacientes que no recibieron IEE durante el mismo periodo posterior a la visita de reclutamiento; (2) los pacientes sometidos a IEE mejorarían su dolor, discapacidad y calidad de vida durante 24 meses más que aquellos otros sin IEE durante el mismo periodo, y (3) la mejoría del dolor, la discapacidad y la calidad de vida se deberían a un efecto específico de las IEE.
MÉTODOS
La metodología de la creación del registro de dolor de espalda BOLD y los métodos de recogida de datos se describen en detalle en el protocolo del estudio (11).
Participantes y contexto
Reclutamos pacientes de tres sistemas de salud integrados: Kaiser Permanente Northern California (KPNC), Henry Ford Health System (HFHS) y Harvard Vanguard Medical Associates (HVMA Boston). El Comparative Effectiveness, Cost and Outcomes Research Center (CECORC) y el Center for Biomedical Statistics (CBS) de la Universidad de Washington (UW) hicieron las veces de Centro de Coordinación de Datos (CCD).
Los comités institucionales de revisión (CIR) de todas las instituciones participantes (UW, KPNC, HFHS y HVMA Boston) revisaron y aprobaron el estudio. Los procedimientos seguidos fueron acordes con la Declaración de Helsinki de 1975, revisada en 1983. Se obtuvo el consentimiento informado de todos los pacientes, a quienes ofrecieron tarjetas regalo o cheques de 10 $ por cada entrevista realizada (basal y a los 3, 6, 12 y 24 meses de seguimiento).
Los pacientes se identificaron en consultas de atención primaria, consultas de atención inmediata y salas de urgencias. Se planteó el reclutamiento de los pacientes de ≥ 65 años de edad con visitas en las últimas 3 semanas en relación con un código diagnóstico de la Clasificación Internacional de Enfermedades (CIE-9) que indicase dolor de espalda, con o sin dolor de miembros inferiores (véase la lista de códigos en el protocolo del estudio (11). El equipo investigador se puso en contacto con los posibles participantes bien por teléfono o bien por correo electrónico o en persona, y les informaron del estudio utilizando un guion normalizado. Los criterios de exclusión fueron: haber acudido al médico por dolor de espalda en los últimos 6 meses, contacto previo para participar en el registro, cirugía previa de columna lumbar, deformidad raquídea del desarrollo, espondiloartropatía inflamatoria, neoplasia o infección de columna, antecedentes de cáncer en los 5 últimos años excepto el cáncer de piel distinto del melanoma, antecedentes de virus de la inmunodeficiencia humana (VIH) en los últimos 5 años, no disponer de teléfono, tener previsto abandonar el sistema de salud en los 12 meses siguientes, no saber inglés y deterioro mental grave que impidiera responder a las preguntas.
De 2010 a 2013 se reclutaron 5239 pacientes. Para este análisis hemos excluido a aquellos con procedimientos distintos de la IEE durante los primeros 6 meses (n = 51) y a quienes carecían de historia clínica electrónica (n = 84). A la primera visita de reclutamiento la llamamos ‘visita índice’; se produjo en persona o por teléfono. La visita índice era una visita específica de la investigación, distinta de cualquier consulta clínica. Clasificamos a los participantes en 3 grupos a los efectos del presente estudio: (1) pacientes que recibieron IEE en los 6 meses siguientes a la visita índice (n = 295); (2) todos los pacientes sin IEE, cirugía lumbar, otras inyecciones o ablación por radiofrecuencia en el plazo de 6 meses (n = 4809); (3) un subconjunto del grupo 2 sin IEE ni intervención lumbar en el plazo de 6 meses, con puntuación de propensión equiparada a la del grupo con IEE en cuanto a características sociodemográficas basales, centro de reclutamiento, dolor, función, características psicológicas, calidad de vida, tabaquismo y Escala de Comorbilidad de Quan (n = 483). La administración de IEE y demás procedimientos se determinó mediante los códigos CPT de la historia clínica electrónica.
Las IEE se administraron por vía transforaminal (aguja situada en el espacio epidural a través de un foramen intervertebral) (2) o interlaminar (aguja situada en el espacio epidural pasando entre las láminas de dos vértebras adyacentes) (10).
Medidas
Métodos de recogida de datos
Los códigos diagnósticos (CIE-9) de los 12 meses previos, la administración de ≥ 1 receta de opioide en los 12 meses anteriores a la visita índice, la vía de las IEE (interlaminar o transforaminal) y la puntuación de comorbilidad de Quan se obtuvieron a partir de la historia clínica electrónica (HCE). Todas las demás variables se evaluaron mediante cuestionarios enviados por correo o entrevistas telefónicas, según la preferencia del paciente.
Medidas basales
Las medidas basales se se consignaron en los 3 meses siguientes a la visita índice. Las características sociodemográficas fueron: edad, sexo, etnia, raza, estado civil y estudios.
Las medidas en el ámbito del dolor fueron: duración del dolor, intensidad del dolor de espalda y de miembros inferiores, códigos diagnósticos de dolor de espalda de la CIE-9 en los últimos 12 meses y prescripciones de opioides despachadas en los 12 meses siguientes a la visita índice. Se pidió a los pacientes que indicaran la duración del dolor de espalda o miembros inferiores (ciática) en < 1 mes, 1–3 meses, 3–6 meses, 6–12 meses, 1–5 años y más de 5 años. Empleando una escala numérica (EN) (7), pedimos a los pacientes que puntuaran por separado el dolor de miembros inferiores y de espalda que habían tenido de promedio en los últimos 7 días, siendo 0 = sin dolor y 10 = el peor dolor imaginable.
Evaluamos la discapacidad relacionada con la espalda mediante el cuestionario de discapacidad de Roland-Morris (Roland-Morris Disability Questionnaire, RMDQ) (18). Previamente habíamos modificado el cuestionario para añadir ‘o de miembros inferiores (ciática)’ a las palabras ‘dolor de espalda’ en las distintas preguntas (11).
La depresión y la ansiedad se evaluaron por separado mediante la criba de depresión y ansiedad del Patient Health Questionnaire-4 (PHQ-4) (12). La expectativa de recuperación se evaluó pidiendo a los pacientes que usaran una escala de 0–10 para indicar su confianza en que el dolor desaparecería del todo o mejoraría mucho en 3 meses (0 = ninguna confianza en la recuperación; 10 = confianza total en la recuperación).
Evaluamos la calidad de vidamediante el EuroQol-5D (EQ-5D) (14), que consta de cinco dimensiones (movilidad, autocuidado, actividades habituales, dolor/molestias y ansiedad/depresión). Otros aspectos evaluados fueron el tabaquismo y la puntuación de comorbilidad de Quan, partiendo de los códigos CIE-9 de los 12 meses anteriores a la visita índice.
Resultados
Los resultados empleados para comparar a los pacientes que recibieron IEE con los que no fueron la intensidad del dolor de miembros inferiores y de espalda, el RMDQ y el EQ-5D, como se describe en “Medidas basales”. Los resultados se valoraron basalmente y 3, 6, 12 y 24 meses después del momento basal.
Análisis estadístico
Se emplearon estadísticos descriptivos para resumir las características basales de los pacientes que recibieron IEE y de todos los demás pacientes que no recibieron ni IEE ni ninguna otra intervención lumbar en los 6 meses posteriores a la visita índice. Para probar la hipótesis de que los pacientes con IEE tendrían más dolor y discapacidad y peor calidad de vida basales que los pacientes que no las recibieron en el mismo periodo posterior a la visita índice, las puntuaciones basales medias de los dos grupos se compararon mediante regresión lineal. Estas estimaciones se ajustaron según edad, sexo, raza, estudios, estado civil, centro de reclutamiento y duración del dolor de espalda.
Para probar la hipótesis de que los pacientes sometidos a IEE mejorarían su dolor, discapacidad y calidad de vida a lo largo de 24 meses frente a los pacientes sin IEE durante el mismo periodo, estimamos los desenlaces longitudinales de los receptores de una IEE en los 6 primeros meses frente al grupo no equiparado sin IEE mediante ecuaciones de estimación generalizada (EEG) con distribución gaussiana y estructura de correlación no estructurada. Este análisis descriptivo compara las evoluciones no ajustadas de cada grupo, por lo que se incluyeron todos los puntos de corte (basal, 3, 6, 12 y 24 meses) así como la interacción IEE/tiempo para modelar las diferencias del cambio con el tiempo.
Para probar la hipótesis de que la mejoría del dolor, la discapacidad y la calidad de vida se deberían a un efecto específico de las IEE, comparamos el grupo con IEE con el grupo sin IEE equiparado en términos de puntuación de propensión mediante un proceso bifásico. Primero creamos la puntuación de propensión. Usamos un modelo de regresión logística que contenía todas las variables basales antes citadas para predecir el empleo de cualquier IEE en el plazo de 6 meses. Después equiparamos hasta dos controles con cada caso sobre la base de la puntuación de propensión dentro de un calibrador de 0,1. La idoneidad del proceso de equiparación se evaluó inspeccionando las distribuciones de las puntuaciones de propensión de cada grupo y empleando el sesgo porcentual normalizadoy el soporte común (1). Las características basales de los grupos equiparados se compararon mediante pruebas “t” o pruebas del chi cuadrado, según correspondiera. En segundo lugar comparamos los desenlaces posteriores al tratamiento (6, 12 y 24 meses) mediante modelos de EEG con distribución gaussiana y estructura de correlación no estructurada. Otras variables del modelo de EEG con estos grupos equiparados fueron el momento de los desenlaces postratamiento (los puntos de corte basal y a los 3 meses no se incluyeron dado que las IEE se constató entre 0 y 6 meses), un término de interacción IEE/tiempo, la edad, el sexo, la raza, la etnia hispana, los estudios, la escala de comorbilidad de Quan, el diagnóstico índice, el centro de reclutamiento, toda prescripción previa de opioides y las puntuaciones basales de: EN de dolor de miembros inferiores, EN de dolor de espalda, duración del dolor de espalda/miembros inferiores, RMQD, EQ-5D, criba de ansiedad positiva, criba de depresión positiva y expectativa de recuperación.
Los análisis estadísticos se efectuaron con el Stata IC 16.1 (College Station, TX, EUA). Todo valor de p < 0,05 con prueba de dos colas se consideró estadísticamente significativo.
RESULTADOS
Características basales de los pacientes tratados con y sin IEE
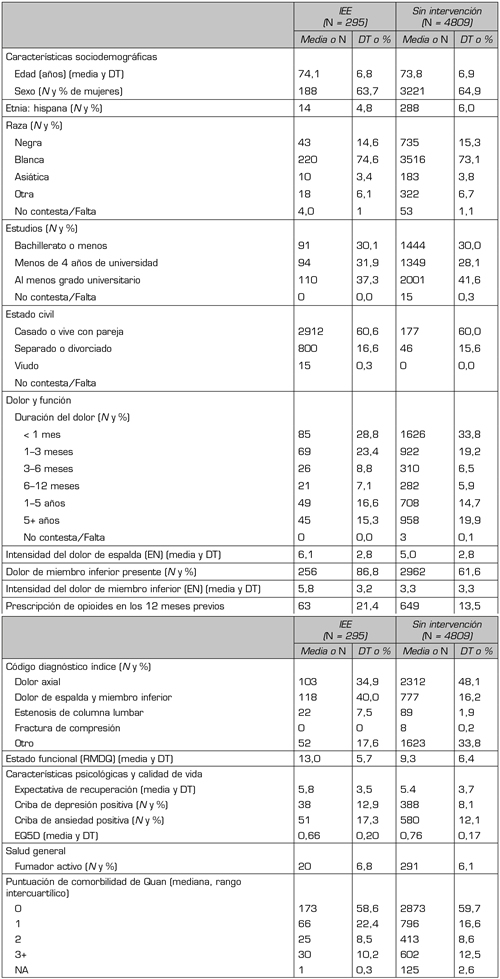
Las características basales y los datos de los pacientes que recibieron y no recibieron IEE en los 6 meses posteriores a la visita índice se muestran en la Tabla 1. De los 295 pacientes del grupo con IEE, 158 (53,6 %) recibieron solamente inyecciones interlaminares, 115 (39,0 %) solamente inyecciones transforaminales y 22 (7,5 %) inyecciones de ambos tipos en los primeros 6 meses. La mayoría de los pacientes con IEE recibieron la primera inyección en los 3 primeros meses (n = 217, 74 %), mientras que 78 (26 %) no recibirían la primera inyección hasta el periodo de 3 a 6 meses.
Los pacientes con IEE en los 6 meses siguientes a la visita índice presentaban más dolor y discapacidad y peor calidad de vida en el periodo basal en comparación con los que no recibieron IEE durante el mismo periodo (Tabla 2).
Tabla I. Características basales de los pacientes que recibieron inyecciones epidurales de esteroides (IEE) y de los que no recibieron ni IEE ni otras intervenciones lumbares en los 6 meses posteriores al primer episodio de dolor lumbar.

Nota: Abreviaturas: EQ5D: EuroQol-5D. N: Número de pacientes. EN: Escala numérica (0 = sin dolor, 10 = peor dolor imaginable). RMDQ: Cuestionario de discapacidad de Roland- Morris. DT: Desviación típica.
aTreinta y siete pacientes del grupo sin IEE carecen de datos de opioides.
Tabla II. Diferencia ajustadaa entre las puntuaciones basales medias de quienes recibieron inyecciones epidurales de esteroides (IEE) y los que no recibieron ni IEE ni otras intervenciones lumbares en los 6 meses posteriores al primer episodio de dolor lumbar.
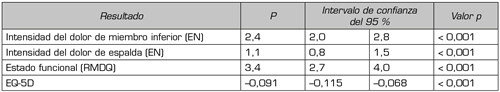
Nota: Abreviaturas: EQ5D: EuroQol-5D (escala de 0–100). EN: Escala numérica (0 = sin dolor, 10 = peor dolor imaginable). RMDQ: Cuestionario de discapacidad de Roland-Morris. aAjustado según edad, sexo, raza, estudios, estado civil, centro y duración del dolor de espalda.
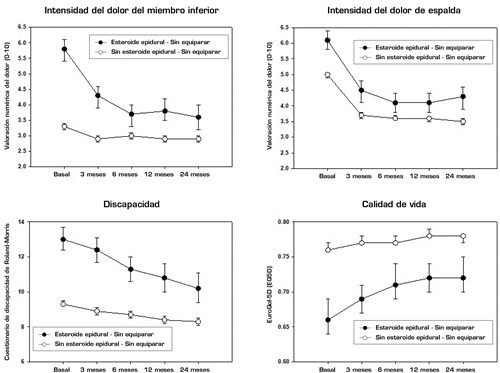
Fig. 1. Evolución del dolor, la discapacidad y la calidad de vida durante 24 meses en los pacientes que recibieron IEE (n = 295) y en todos los demás pacientes no equiparados que no recibieron ni IEE ni otras intervenciones lumbares (n = 4809). Las barras de error son intervalos de confianza del 95 %. Las IEE en los 6 primeros meses (sí/no) fue el predictor; el momento (basal, a los 3, 6, 12 y 24 meses) y la interacción IEE/tiempo fueron covariables. Dolor de miembro inferior: diferencia entre grupos, p < 0,0001; cambio con el tiempo, p < 0,0001; interacción tratamiento por tiempo, p < 0,0001. Dolor de espalda: diferencia entre grupos, p < 0,0001; cambio con el tiempo, p < 0,0001; interacción tratamiento por tiempo, p = 0,0081. Discapacidad: diferencia entre grupos, p < 0,0001; cambio con el tiempo, p < 0,0001; interacción tratamiento por tiempo, p = 0,0007. Calidad de vida: diferencia entre grupos, p < 0,0001; cambio con el tiempo, p < 0,0001; interacción tratamiento por tiempo, p = 0,0647.
Evoluciones de los pacientes tratados con y sin IEE (sin equiparar)
Las evoluciones no ajustadas de la intensidad del dolor de miembros inferiores y espalda, el RMDQ y el EQ-5D en los pacientes tratados con y sin IEE (sin equiparar) se presentan en el Anexo 1 y se ilustran en la Figura 1. En todos los resultados hubo diferencias estadísticamente significativas entre los grupos y una mejoría significativa con el tiempo. Por ejemplo, el dolor de miembros inferiores cambió de 5,8 (IC 95 %: 5,4 a 6,1) en el momento basal a 3,6 (IC 95 %: 3,2 a 4,0) a los 12 meses entre quienes recibieron una IEE, mientras que aquellos sin IEE cambió de 3,3 (IC 95 %: 3,2 a 3,4) a 2,9 (IC 95 %: 2,8 a 3,0). En el EQ-5D, la interacción de tratamiento por tiempo no fue significativa (p = 0,0647).
Evoluciones de los pacientes tratados con y sin IEE (equiparados)
La Tabla 3 presenta las características basales de los pacientes que recibieron IEE y los pacientes equiparados en cuanto a puntuación de propensión que no recibieron IEE ni ninguna otra intervención lumbar en los 6 meses posteriores a la visita índice. Basalmente, no había ninguna diferencia estadísticamente significativa entre los grupos.
Tabla III.
Características basales de los pacientes que recibieron IEE (n = 285) y de los pacientes que no recibieron ni IEE ni otras intervenciones lumbares, equiparados en cuanto a puntuación de propensión (n = 483). De los 295 pacientes con IEE, 10 no se pudieron equiparar.
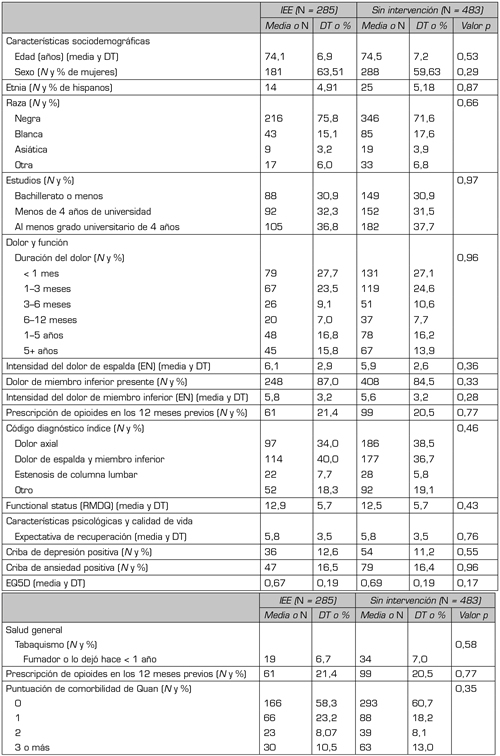
Nota: Abreviaturas: EQ5D: EuroQol-5D. N: Número de pacientes. EN: escala numérica (0 = sin dolor, 10 = peor dolor imaginable). DT: Desviación típica. RMDQ: Cuestionario de discapacidad de Roland-Morris.
Las evoluciones postratamiento de la intensidad del dolor de miembros inferiores y espalda, el RMDQ y el EQ-5D en los dos grupos se presentand en la Anexo 2 y se ilustran en la Figura 2. En los 4 resultados no se observaron diferencias estadísticamente significativas entre el grupo con IEE y el grupo sin IEE equiparado en cuanto a puntuación de propensión, ni interacción entre tratamiento y tiempo.
DISCUSIÓN Y CONCLUSIONES
Hallazgos principales
El dolor, la discapacidad y la calidad de vida basales eran considerablemente peores en los pacientes que se trataron con IEE en los primeros 6 meses tras una visita inicial por un nuevo episodio de dolor de espalda que en los pacientes que no recibieron IEE. Las evoluciones del dolor de miembro inferior, el dolor de espalda y la discapacidad fueron más decrecientes en los pacientes con IEE que en los pacientes sin IEE durante los 24 meses. Sin embargo, el análisis con equiparación de la puntuación de propensión reveló que los pacientes con características basales similares obtienen resultados similares sin importar si se administraron o no IEE, lo que indica que la mejoría del curso clínico de los pacientes tratados con IEE es improbable que se deba a un efecto específico del tratamiento.
Características basales de los pacientes tratados con y sin IEE
Los pacientes con IEE durante los 6 meses siguientes a la visita índice tenían niveles basales peores de dolor, discapacidad y calidad de vida que los pacientes que no recibieron IEE en el mismo periodo de tiempo (Tabla 2). Estas diferencias pueden reflejar la preferencia de los clínicos por ofrecer un tratamiento invasivo a los pacientes con niveles altos de dolor, mal estado funcional y mala calidad de vida al tiempo que tratan a aquellos que están menos graves con medidas no invasivas.
En el estudio BOLD se incluyeron pacientes con dolor de espalda, con o sin dolor de miembros inferiores. Esto explica por qué la mayoría de los pacientes que recibieron IEE tenían un diagnóstico índice de dolor axial o una combinación de dolor de espalda y miembro inferior (Tabla 1). De media, el dolor de espalda parece ser tan relevante como el dolor de miembros inferiores en esta cohorte, como lo documenta la intensidad del dolor. Si bien las IEE se recomiendan para tratar el dolor radicular (4,15), el 13,2 % de los pacientes que recibieron IEE no presentaban dolor de miembros inferiores (Tabla 1). No está claro el porqué de la administración de IEE en ausencia de dolor de miembros inferiores.
Evolución de los pacientes tratados con y sin IEE
Las evoluciones del dolor, la discapacidad y la calidad de vida fueron a mejor durante los 24 meses tanto en los pacientes que recibieron IEE como en los que no recibieron ni IEE ni ninguna otra intervención lumbar (Anexo 1 y Figura 1). El grupo con IEE tenía peores puntuaciones en las medidas de resultado basales, pero su mejoría fue más marcada y la diferencia con respecto al grupo sin IEE fue reduciéndose con el tiempo. Sin embargo, las dos trayectorias no se superpusieron en ninguno de los resultados valorables, indicando que el grupo con IEE está formado por una población más difícil de pacientes con un pronóstico menos favorable.
Cuando el grupo con IEE se equiparó en términos de puntuación de propensión con otro grupo de pacientes según las características basales, no se observaron diferencias en la evolución de los resultados (Figura 2). Esto indica que, si bien el grupo de pacientes que se sometió a IEE mejoró durante los 24 meses (Figura 1), la mejoría es improbable que se debiera a un efecto específico de las IEE. La historia natural, la regresión a la media y los efectos placebo son posibles explicaciones de la mejoría. Tanto los pacientes tratados con IEE como los tratados sin IEE podrían haber mejorado gracias a un curso favorable de la afección y no debido al tratamiento que recibieron (20). Podrían haber acudido al médico cuando los síntomas eran máximos y mejorado espontáneamente después con independencia del tratamiento recibido (regresión a la media).
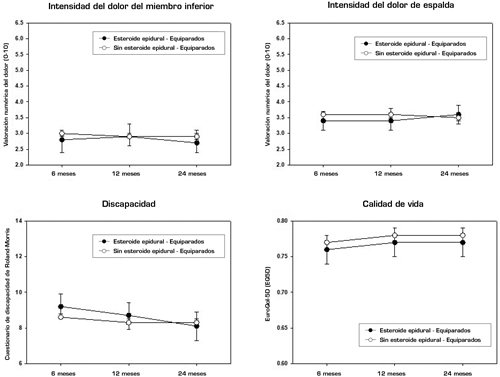
Fig. 2. Evolución del dolor, la discapacidad y la calidad de vida durante 24 meses en pacientes que recibieron IEE (n = 285) y pacientes equiparados en cuanto a puntuación de propensión que no recibieron IEE ni intervenciones lumbares (n = 483). De los 295 pacientes con IEE, 10 no pudieron equipararse. Las barras de error son intervalos de confianza del 95 %. Para crear la puntuación de propensión usamos un modelo que contenía variables de los dominios de características sociodemográficas, dolor, función, características psicosociales, calidad de vida y factores relacionados con la salud. Las covariables del modelo de ecuaciones de estimación generalizada son el momento de evaluuación (6, 12 y 24 meses), la interacción IEE/tiempo, el centro de reclutamiento y variables de los dominios de características sociodemográficas, dolor, función, características psicosociales, calidad de vida y factores relacionados con la salud. Dolor de miembros inferiores: diferencia entre grupos, p = 0,267; interacción tratamiento por tiempo, p = 0,387. Dolor de espalda: diferencia entre grupos, p = 0,612; interacción tratamiento por tiempo, p = 0,212. Discapacidad: diferencia entre grupos, p = 0,557; interacción tratamiento por tiempo, p = 0,151. Calidad de vida: diferencia entre grupos, p = 0,184; interacción tratamiento por tiempo, p = 0,917.
Virtudes y limitaciones
Este estudio abordó la necesidad de un gran estudio prospectivo de carácter comparativo de las IEE atendiendo especialmente a los adultos mayores. El reclutamiento en tres sistemas de salud distintos, consultas de atención primaria, consultas de atención inmediata y salas de urgencias, el amplio tamaño de la muestra y la naturaleza pragmática del estudio constituyen virtudes en cuanto a la capacidad de generalizar los hallazgos. El periodo de seguimiento de 24 meses aporta información única sobre los efectos a largo plazo de las IEE en varios dominios, incluidos el dolor, la función y la calidad de vida.
La falta de aleatorización y enmascaramiento limita la capacidad de evaluar plenamente la efectividad comparativa de las IEE frente a su ausencia, aunque la equiparación de puntuaciones de propensión reduce la probabilidad de sesgo asociada a la falta de aleatorización. Nuestra estrategia de equiparar las puntuaciones de propensión no sustituye a los ensayos controlados y aleatorizados. Sin embargo, hasta donde sabemos, no existen ensayos controlados y aleatorizados con seguimiento a largo plazo con esta población de pacientes. Dado que el estudio BOLD se diseñó para reflejar la práctica clínica en la vida real, los tratamientos y técnicas no se estandarizaron, lo que podría haber introducido fuentes no controladas de variabilidad. No recogimos datos de algunas variables clínicas, como el uso de esteroides solubles frente a particulados o las dosis administradas. Aunque improbable, no podemos descartar que los distintos medicamentos o dosis produjeran resultados diferentes. En el grupo con IEE incluimos a los pacientes que recibieron el tratamiento en los primeros 6 meses posteriores a la visita índice. Esto se hizo para reflejar la práctica clínica, donde las IEE se administran en momentos diferentes por diferentes motivos, como ciclos prolongados de tratamientos conservadores o retraso del acceso a la sanidad. Sin embargo, debido a este enfoque no pudimos incluir el seguimiento a 3 meses en el análisis de la trayectoria de la puntuación de propensión, impidiendo la evaluación del efecto específico de las IEE a corto plazo.
Implicaciones
A pesar de usarse con frecuencia, la práctica de las IEE sigue siendo objeto de debate. Las revisiones sistemáticas y metanálisis han hallado eficacia en el corto y medio plazo frente al dolor radicular (2,3,16,17,19). El presente estudio mostró mejorías a largo plazo después de las IEE, pero esas mejorías se debieron probablemente a motivos distintos del tratamiento con IEE.
Nuestros resultados y la evidencia previa cuestionan el equilibrio entre riesgos y beneficios. Los beneficios a corto y medio plazo pueden ser valiosos en los pacientes con niveles elevados de dolor, discapacidad y malestar en relación al dolor. Sin embargo, una reciente revisión sistemática y metanálisis enfocado en la relevancia clínica de la efectividad de las IEE encontró que solo 4 de 17 estudios habían detectado efectos clínicamente relevantes y que la certidumbre de la evidencia era baja o muy baja (5). En un gran estudio sobre la población de Medicare, el índice (IC 95 %) de efectos adversos espinales graves probablemente asociados a las IEE lumbares se calculó que era de 5,1 (2,3 a 11,0) por millón (8). Además de las complicaciones procedimentales, es importante tener en cuenta los efectos secundarios que pueden derivar de la absorción sistémica de los esteroides y la consiguiente supresión del cortisol (9).
Los resultados de nuestro estudio sugieren que los adultos mayores con nuevos episodios clínicos de dolor de espalda y miembros inferiores es poco probable que experimenten beneficios de las IEE a largo plazo. Los profesionales sanitarios podrían plantearse informar a los pacientes de que podrían mejorar en el largo plazo con independencia de si reciben o no IEE. La evidencia en que se basa la práctica de las IEE en las personas mayores se beneficiaría enormemente de la realización de ensayos aleatorizados y controlados que determinaran la eficacia, la efectividad comparativa y el valor de las IEE como complemento de la atención multidisciplinaria.
CONTRIBUCIONES DE LOS AUTORES
Michele Curatolo, Sean D. Rundell, Patrick J. Heagerty y Jeffrey G. Jarvik plantearon las preguntas científicas. Sean D. Rundell realizó los análisis de los datos. Michele Curatolo hizo el borrador del documento. Los resultados se debatieron en varias reuniones del grupo de investigación CLEAR, con la participación de los autores afiliados a CLEAR. Todos los autores contribuyeron a la interpretación de los datos y comentaron el manuscrito.
INFORMACIÓN DE FINANCIACIÓN
Financiado por el University of Washington Clinical Learning, Evidence And Research (CLEAR) Center for Musculoskeletal Research. CLEAR cuenta con el respaldo del National Institute of Arthritis and Musculoskeletal and Skin Diseases (NIAMS) de los National Institutes of Health (concesión número P30AR072572). El estudio contó también con el apoyo de la Agency for Healthcare Research and Quality (AHRQ) (1R01HS01922201 y 1R01HS022972–01).
CONFLICTO DE INTERESES
Ninguno de ningún autor.
ORCID
Michele Curatolo
https://orcid.org/0000-0003-4130-6826
INFORMACIÓN COMPLEMENTARIA
Para más información en la versión en línea del artículo en el sitio web del editor.
BIBLIOGRAFÍA