DOI: 10.20986/resed.2020.3803/2020
ORIGINAL
Identificación de signos y síntomas para el diagnóstico del dolor discal: revisión de mapeo
Identification of signs and symptoms for the diagnosis of discogenic low back pain: mapping review
S. Henao Romero1, J. C. Acevedo González1, L. E. Basto Aluja1 e I. S. Moreno Luna2
1Unidad de Neurocirugía, Hospital Universitario San Ignacio. Facultad de Medicina, Pontificia Universidad Javeriana. Bogotá, Colombia
2Departamento de Epidemiología, Pontificia Universidad Javeriana. Bogotá, Colombia
Henao Romero S, Acevedo González JC, Basto Aluja LE, Moreno Luna IS. Identificación de signos y síntomas para el diagnóstico del dolor discal: revisión de mapeo. Rev Soc Esp Dolor. 2020;27(5):1-0
Recibido: 24-03-2020
Aceptado: 07-09-2020
Correspondencia: Sara Henao Romero
sarahenaor@gmail.com
ABSTRACT
Objective: Low back pain is one of the most common pathologies in adult population. Its economic burden to the health system and its impact on quality of life and function, makes it a relevant theme. In most of the cases the etiology of pain can be delimitated but a diagnostic scale for discogenic low back pain (DLBP) is not available. Reviewing the most frequent signs and symptoms of DLBP in literature may improve the approach to the patient with pain. Additionally, it may aid the creation of a pilot diagnostic scale for DLBP.
Materials and methods: A systematic review of literature was done over the last 20 years in MEDLINE and BIREME. A mapping review of the most frequent symptoms and signs (clinical and imaging) used to suspect DLBP was conducted. A total of 1010 articles were reviewed, 103 of which were selected to analyze the frequency of reporting signs and symptoms included in the diagnosis.
Results: In the mapping review, the most frequent symptom was axial low back pain, followed by the absence of radicular pain. A lower frequency of description was observed in the literature regarding the signs associated with disc pain, finding mention only in 12 % of the articles of biphasic movements when passing from sitting to standing. The centralization of pain to the physical examination, a positive vibration test and the absence of improvement with facet and sacroiliac infiltration, were other signs found in the review. As for the diagnostic images, the Pfirrmann scale had the highest frequency of appearance, followed by the HIZ (High intensity zone) and Modic changes.
Conclusions: Low back pain is a complex pathology in its treatment and its consequences in the lives of patients. Diagnosing DLD can improve how we manage patients. Symptoms and clinical and radiological signs have a greater diagnostic impact when used together. The characteristics with the highest frequency of appearance in the literature were selected to generate a pilot scale, which should be compared to the gold standard in DLD, discography.
Key words: Intervertebral disc, low back pain, discogenic pain.
RESUMEN
Objetivo: El dolor lumbar constituye una de las patologías con mayor prevalencia en la población adulta. Su carga económica para el servicio de salud e impacto en la calidad de vida y funcionalidad de los pacientes lo convierte en un tema de suma relevancia. En la mayoría de los casos es posible atribuir el dolor a una de las estructuras de la columna lumbar; sin embargo, no existe una escala diagnóstica que permita diferenciar el dolor lumbar de origen discogénico (DLD). La revisión de los signos y síntomas del DLD más frecuentes en la literatura permite un mejor abordaje al paciente con dolor lumbar, y a la vez una aproximación a la creación de una escala diagnóstica piloto para definir DLD.
Materiales y métodos: Se realizó una búsqueda sistemática de la literatura de los últimos 20 años en MEDLINE y BIREME, a partir de la cual se realizó una revisión de mapeo del reporte de los signos y síntomas comúnmente utilizados para sospechar DLD. Se revisaron un total de 1010 artículos, de los cuales se seleccionaron 103 para analizar la frecuencia de reporte de signos y síntomas incluidos en el diagnóstico.
Resultados: En la revisión de mapeo el síntoma más frecuente fue el dolor lumbar axial, seguido por la ausencia de dolor radicular. Se observó menor frecuencia de descripción en la literatura en torno a los signos asociados al dolor discal, encontrando mención solamente en el 12 % de los artículos de movimientos bifásicos al pasar de sedestación a bipedestación. La centralización del dolor al examen físico, el test de vibración y la ausencia de mejoría con bloqueo facetario y sacroiliaco fueron otros de los signos encontrados en la revisión. En cuanto a las imágenes diagnósticas, la escala de Pfirrmann tuvo la mayor frecuencia de aparición, seguida de los cambios HIZ (High intensity zone) y Modic.
Conclusión: El dolor lumbar es una patología compleja en su tratamiento y en sus consecuencias en la vida de los pacientes. El diagnóstico del DLD puede mejorar el enfoque del paciente. Los síntomas y signos clínicos y radiológicos tienen mayor impacto diagnóstico cuando se usan en conjunto. Se seleccionaron las características con mayor frecuencia de aparición en la literatura para generar una escala piloto, que debe ser comparada con el patrón de oro en DLD, la discografía.
Palabras clave: Disco intervertebral, dolor lumbar, dolor discogénico.
INTRODUCCIÓN
La prevalencia del dolor lumbar lo convierte en un tema de suma importancia, teniendo en cuenta que el 60-80 % de los adultos se verán afectados por este en algún momento de su vida (1). A medida que la pirámide poblacional se invierte, esta patología toma mayor relevancia por la carga económica que genera en el sistema de salud, debido a la alta frecuencia de consulta por urgencias, a la utilización de recursos para su tratamiento y a su impacto en la funcionalidad de los individuos (1). El dolor lumbar se encuentra dentro de las diez enfermedades que generan mayor número de años de vida ajustados por discapacidad (AVAD), según el Estudio de Carga Global de Enfermedad realizado en 2010 por la OMS (2). Existen múltiples factores de riesgo para la aparición de dolor lumbar, entre estos las exposiciones laborales (sedentarismo, levantamiento de cargas), estrés y obesidad (3). Sin embargo, la causa del dolor permanece oculta en gran parte de los pacientes.
El dolor lumbar constituye una patología compleja, en la que la identificación de la estructura que origina el dolor es crucial. En la mayoría de los casos el dolor se puede atribuir a una de las estructuras de la columna lumbar. Pese a las diferencias clínicas y radiológicas entre las diferentes etiologías del dolor lumbar, no existe una escala diagnóstica que permita diferenciar el origen discogénico del dolor. Los errores diagnósticos generan fallos terapéuticos que llevan a un uso inapropiado de los recursos y aumentan la morbilidad de los pacientes. Para comprender la etiología del dolor lumbar de origen discogénico (DLD) es importante entender elementos de la anatomía del disco y su degeneración.
Los discos intervertebrales forman un sistema biomecánico con las articulaciones facetarias confiriendo movilidad a los segmentos. El núcleo pulposo absorbe cargas por sus propiedades viscoelásticas, y las redistribuye de forma radial al anillo fibroso a través de fuerzas hidrostáticas. La estructura laminar alternante del anillo fibroso está diseñada para resistir fuerzas de tracción (4). Posterior al nacimiento el aporte vascular disminuye, lo que conlleva a cambios en el tejido a partir de la segunda década de la vida (5). El porcentaje de proteoglicanos agregados disminuye por degradación proteolítica, y las cadenas de condroitin sulfato son sustituidas por cadenas de sulfato de queratina, debido a la baja presión de oxígeno; estos cambios llevan a una disminución de las características hidrofílicas del núcleo y aumentan la rigidez de la matriz extracelular. Esto altera la habilidad de disipar cargas y, de la mano del adelgazamiento del núcleo, hace que al anillo fibroso esté expuesto de forma directa a las cargas axiales (6).
La degeneración del disco puede conducir a estados de dolor secundarios a herniación discal, que genera compresión de raíces nerviosas, deformidad y estenosis. Sin embargo, el disco mismo puede ser origen de dolor lumbar a través de su inervación intrínseca (7). En el adulto normal, el tercio externo del anillo fibroso se encuentra inervado por ramas del nervio sinuvertebral de Luschka y ramos simpáticos. Durante el proceso de degeneración discal se ha visto una neoinervación asociada a la formación de tejido de granulación, llegando a capas internas del anillo fibroso, e incluso hasta el núcleo pulposo (8), y contribuyendo así a la etiología del DLD.
Los cambios radiológicos secundarios a la degeneración discal son evidentes en resonancia magnética, con pérdida de la altura del disco, disminución de la señal en T2 secundaria al menor contenido de agua, cambios en las placas terminales y lesiones anulares (5). Es importante entender que la degeneración del disco intervertebral no siempre está acompañada por dolor lumbar. Sin embargo, cuando esta es la etiología del dolor, se caracteriza por predominar en la línea media, exacerbarse con cargas axiales, sedestación y flexión del tronco y no asociarse a síntomas radiculares ni alteraciones al examen neurológico (9).
No existe un patrón de oro para el diagnóstico del DLD. En la actualidad, el examen de referencia es la discografía, y continúa siendo un método diagnóstico controversial al ser invasivo, tener potencial de generar lesión a nivel discal, una alta tasa de falsos positivos y baja especificidad (10). La búsqueda de métodos diagnósticos para un mejor abordaje de los pacientes con DLD continúa, y es de gran importancia para la caracterización de los pacientes y la determinación de su tratamiento. En el presente artículo se realizó una revisión de mapeo de la literatura sobre los signos y síntomas clínicos y radiológicos que permiten diferenciar el dolor de origen discogénico de otras etiologías de dolor lumbar en la población adulta.
MATERIALES Y MÉTODOS
Se realizó una búsqueda sistemática de la literatura de los últimos 20 años en MEDLINE y BIREME utilizando los siguientes términos de búsqueda:
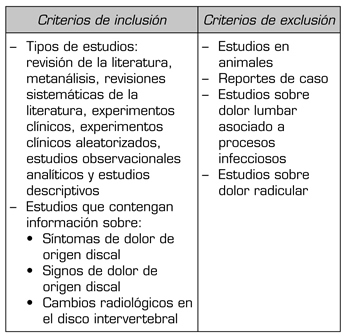
Se realizó una revisión de mapeo del reporte de signos, síntomas y cambios radiológicos asociados a DLD, teniendo en cuenta que la búsqueda no es acerca del desenlace de una intervención, sino de la frecuencia del reporte de los signos y síntomas. La revisión de mapeo permite la identificación de los criterios diagnósticos que presenta la literatura médica, sin buscar determinar la precisión de los mismos (Tabla I).
TABLA I. CRITERIOS DE INCLUSIÓN Y EXCLUSIÓN

Se revisaron en total 1010 artículos y, después de eliminar duplicados, se seleccionaron 103 artículos para el análisis. De cada artículo se evaluaron los criterios utilizados para determinar la posibilidad diagnóstica de dolor discogénico. La revisión de mapeo no busca evaluar la calidad de los artículos utilizados, sino evaluar la frecuencia de reporte de los distintos signos y síntomas clínicos y radiológicos utilizados en el diagnóstico de dolor lumbar discogénico (Figura 1).
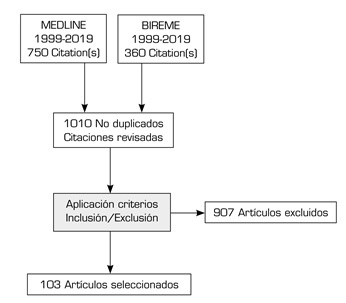
FIGURA 1. SELECCIÓN DE ARTÍCULOS
RESULTADOS
En la revisión de mapeo se seleccionaron 103 artículos en los que se describían los criterios utilizados para diagnosticar al paciente con DLD. Estos criterios se desglosaron en síntomas, signos y cambios radiológicos en resonancia magnética nuclear.
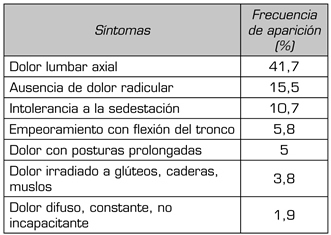
De los 103 artículos revisados, el 48 % utilizó características sintomáticas del dolor para identificar a los pacientes con etiología discal. La frecuencia de aparición de estas se ilustra en la Tabla II. La localización axial del dolor es la característica más frecuente, seguida por la ausencia de síntomas radiculares. Los pacientes con dolor discogénico muestran exacerbación de los síntomas con la sedestación, las posturas prolongadas y la flexión del tronco. La irradiación a glúteos, caderas y muslos puede acompañar al dolor axial, sin embargo este dolor no tiene características radiculares. El tipo de dolor (difuso, constante, no incapacitante) no aparece de forma frecuente en la revisión de la literatura.
TABLA II. FRECUENCIA DE APARICIÓN DE SÍNTOMAS DE DOLOR LUMBAR DISCOGÉNICO
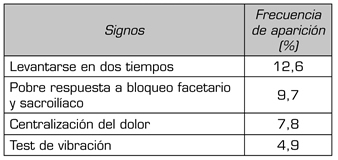
En cuanto a los signos al examen físico, la dificultad para pasar de sedestación a bipedestación, realizando este movimiento de forma bifásica, fue el signo con mayor frecuencia de aparición en nuestra búsqueda. Diez de los artículos analizados descartaron otras causas de dolor lumbar por medio de manejo percutáneo, antes de definir la etiología discal. El fenómeno de centralización del dolor durante la movilización al examen físico fue reportado en 8 artículos como criterio de dolor discogénico. Cinco estudios utilizaron la replicación del dolor con el test de vibración sobre las apófisis espinosas, donde mediante la utilización de un dispositivo para ejercer esta modalidad sensitiva (por ejemplo el diapasón), se pueden desencadenar fenómenos dolorosos similares a los referidos habitualmente por el paciente con DLD (Tabla III).
TABLA III. FRECUENCIA DE APARICIÓN DE SIGNOS AL EXAMEN FÍSICO
La resonancia magnética nuclear constituye una ayuda diagnóstica importante en el estudio de dolor lumbar. Los cambios secundarios a la discopatía degenerativa pueden clasificarse según su señal con la escala de Pfirrmann, escala que evalúa la intensidad de señal del núcleo pulposo en la secuencia T2 de resonancia magnética y la asocia con el proceso de degeneración discal clasificando de uno a cinco puntos el grado de compromiso de esta estructura. Dentro de las alteraciones en resonancia magnética nuclear, la escala de Pfirrmann tuvo la mayor frecuencia de aparición como método diagnóstico, como se observa en la Tabla IV, encontrando su mayor relevancia con clasificación igual o mayor a 2. La aparición de zonas de señal de alta intensidad en la parte posterior del anillo fibroso en la secuencia T2 (High intensity zone - HIZ) se han correlacionado con la etiología discal del dolor lumbar, y se encontraron en 27 de los estudios revisados. Este fenómeno representa la neovascularización que se presenta en las fisuras anulares posteriores, como resultado del proceso inflamatorio asociado a la degeneración discal.
TABLA IV. FRECUENCIA DE APARICIÓN DE ALTERACIONES EN RESONANCIA MAGNÉTICA NUCLEAR
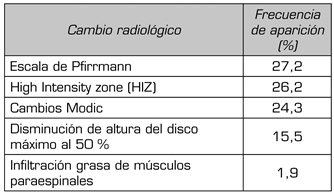
Los cambios Modic son fenómenos radiológicos identificables en la resonancia magnética a nivel de la médula ósea y en los platillos cartilaginosos terminales. Según la intensidad de señal de estas estructuras en las secuencias T1 y T2, se describen tres tipos diferentes de cambios (Tipo I edema, Tipo II graso, Tipo III esclerótico). Estos cambios Modic se correlacionan con el proceso degenerativo de la columna y se asocian con un compromiso estructural que repercute sobre la fisiología normal, contribuyendo a la presencia de inestabilidad. Dentro de nuestra revisión, los cambios Modic aparecieron en 25 artículos. La disminución de la altura del disco intervertebral se encontró en 16 estudios como parte del diagnóstico de dolor discogénico, siempre especificando que el disco debía mantener al menos el 50 % de su altura original. La infiltración grasa de los músculos paraespinales apareció con una frecuencia baja dentro de la revisión.
DISCUSIÓN
La degeneración del disco intervertebral es un proceso asociado al envejecimiento que ocurre tanto en los sujetos sanos como en los pacientes con dolor lumbar (11). La enfermedad discal sin herniación constituye el dolor discogénico, que es un diagnóstico de exclusión dentro de la patología lumbar (12), por lo que es común que se realicen pruebas diagnósticas para otras etiologías antes de determinar el disco intervertebral como fuente de dolor. El diagnóstico de dolor discal se ha basado en la discografía con la reproducción del dolor al inyectar medio de contraste en el disco intervertebral, evidenciando distribución anormal del contraste y presencia de uno o dos discos adyacentes de control sin dolor (7). Su utilización con adecuada técnica constituye un método útil, sin embargo, se ha asociado a aceleración de los cambios degenerativos en el disco intervertebral (13).
La búsqueda de diferentes métodos diagnósticos para el dolor lumbar discogénico es esencial. Las características del dolor lumbar constituyen parte fundamental de la historia clínica del paciente, y enfocan al clínico en su diagnóstico. La localización axial del dolor fue la característica más frecuente en nuestra búsqueda, sin embargo, múltiples etiologías pueden causar dolor de estas características (14), por lo que por sí sola no es suficiente criterio diagnóstico. En el abordaje del paciente con dolor lumbar la diferenciación entre dolor axial o radicular es un paso fundamental, lo que explica que la ausencia de dolor radicular sea el segundo criterio más frecuente en la determinación de los síntomas. El patrón del dolor discal puede ser difuso e irradiarse a la región de glúteos, caderas y muslos, sin un patrón radicular. Esta distribución es común en otras etiologías del dolor lumbar, sobretodo el secundario a alteraciones en las articulaciones sacroilíacas (15), y su frecuencia de aparición en los síntomas revisados fue baja.
La función del disco en la absorción de la carga axial se ve deteriorada con su degeneración (6), adicionalmente en experimentos in vitro se ha visto que los cambios inflamatorios a nivel del disco degenerado generan secreción de factores neurotróficos, que generan neoinervación, importante en la fisiopatología del dolor discal (16). Secundario a esto, el dolor discogénico se exacerba con los movimientos que aumentan la presión sobre el disco; de estos, la intolerancia a la sedestación fue el más frecuente, seguido por el dolor con la flexión del tronco y el mantenimiento de posturas prolongadas. Siete de los artículos describen esto como un conjunto de síntomas.
En cuanto al examen físico, el paso de la sedestación a la bipedestación de manera bifásica fue una característica común en los artículos revisados. El fenómeno de centralización se refiere al desplazamiento del dolor a la línea media durante la realización de ejercicios de flexión y extensión de la columna en decúbito y bipedestación, y fue descrito por McKenzie, en 1981, como un signo sugestivo de dolor lumbar de origen discal (17). En menor frecuencia se observó la positividad del test de vibración a nivel del disco, prueba que se introdujo por Yrjama y Vanharanta en 1994, mostrando buena correlación con discografía (18).
Las alteraciones radiológicas constituyen parte importante de la identificación de la estructura responsable del dolor lumbar, sin embargo, estas pueden encontrarse también en sujetos asintomáticos. La disminución de la intensidad de señal en la secuencia T2 es secundaria a la deshidratación y degradación de la matriz del núcleo (5), y este es el cambio más frecuentemente reportado en nuestra búsqueda. Según su severidad se clasifica con la escala de Pfirrmann, encontrando mayor relevancia clínica con puntajes iguales o mayores a dos. El HIZ fue el segundo factor radiológico más frecuente en la búsqueda de la literatura. Se ha sugerido que este ocurre por inflamación del anillo fibroso, y que esta misma inflamación irrita las terminales nerviosas, asociando su aparición a la presencia de dolor (18).
Los platillos articulares sufren pérdida de su vasculatura durante la infancia, lo que genera desorganización en el cartílago y fisuras de este, con posteriores microfracturas del hueso subcondral y esclerosis de la placa terminal (19). En 1998, Modic y cols. describió los cambios en la intensidad de señal en resonancia magnética nuclear a nivel del platillo vertebral, delimitando tres fases en el proceso degenerativo: una fase inflamatoria, una fase grasa y una fase esclerótica (20). Los cambios Modic fueron frecuentes en la revisión, seguidos por la disminución de la altura del disco, conservando al menos el 50 % de su tamaño original, para así diferenciarlo del disco herniado o protruido. La infiltración grasa es un hallazgo común en la patología lumbar de distintas etiologías, con baja frecuencia de aparición en nuestra revisión que lo asocie al dolor discogénico.
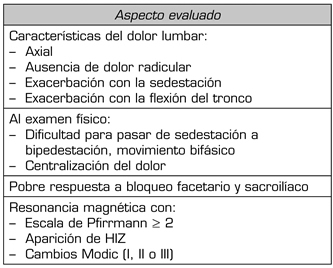
Al tratarse de una revisión de mapeo, no se pueden determinar valores predictivos para las distintas características, sin embargo, se puede generar una escala diagnóstica piloto utilizando la frecuencia de aparición en la literatura de los distintos síntomas y signos. La Tabla V ilustra la escala piloto, que debe ser verificada en estudios subsiguientes, comparando su eficacia con la del patrón de oro, en este caso, la discografía.
TABLA V. ESCALA DIAGNÓSTICA PILOTO A PARTIR DE FRECUENCIA DE APARICIÓN DE SIGNOS Y SÍNTOMAS EN LA LITERATURA
CONCLUSIÓN
El dolor lumbar constituye un reto en la práctica clínica por su etiología multifactorial y el impacto que genera sobre la calidad de vida de los pacientes. Al considerar la complejidad del dolor lumbar discogénico, es importante recalcar que ninguno de estos diferentes síntomas y signos clínicos y radiológico pueden ser diagnósticos por separado. Los criterios con mayor frecuencia de aparición deben entenderse como un conjunto, pues es la suma de estos la que genera mayor probabilidad diagnóstica. Se requieren estudios adicionales para poner a prueba la escala piloto y así determinar su eficacia en el diagnóstico de este tipo de dolor lumbar.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses.
BIBLIOGRAFÍA