10.20986/resed.2025.4140/2024
NOTA CLÍNICA
Parche hemático epidural vía caudal: alternativa segura para el síndrome de hipotensión intracraneal espontánea
Caudal epidural haemorrhagic patch: a safe alternative for spontaneous intracranial hypotension syndrome
Cristina Sifre Julio1
Cyntia Sánchez Martín2
Noemí Garrigós Satorres3
Juan V. Llau Pitarch4
1Jefa de Sección de la Unidad del Dolor. Servicio de Anestesiología-Reanimación y Terapéutica del Dolor. Hospital Doctor Peset. Valencia. España
2Facultativo especialista. Servicio de Anestesiología-Reanimación y Terapéutica del Dolor. Hospital Universitario Doctor Peset. Valencia. España
3Facultativo Especialista. Servicio de Anestesiología-Reanimación y Terapéutica del Dolor. Hospital Universitario Doctor Peset. Valencia. España
4Jefe de Servicio. Servicio de Anestesiología-Reanimación y Terapéutica del Dolor. Hospital Universitario Doctor Peset. Valencia. Profesor Asociado Asistencial de Anestesiología. Universitat de València. España
RESUMEN
Introducción: En el diagnóstico diferencial de las cefaleas hay que tener en cuenta el síndrome de hipotensión intracraneal espontánea. El tratamiento inicial es conservador, pero muchas veces no es efectivo. Se recomienda la realización de un parche epidural hemático si los síntomas persisten más de 2 semanas, o antes si la clínica es muy severa.
Presentación del caso: Paciente de 24 años que ingresó en Neurología por cefalea opresiva bilateral asociada a rigidez cervical y náuseas, de 25 días de evolución, valorada 2 veces previamente en Urgencias y sin mejoría con el tratamiento pautado. No se objetivó fuga de líquido cefalorraquídeo en las pruebas de imagen. Se diagnosticó de hipotensión intracraneal espontánea. Debido a la persistencia de la clínica, 13 días después del ingreso, se realizó un parche epidural hemático vía caudal, con resolución completa e inmediata de la clínica. Fue dada de alta 3 días después del parche hemático, asintomática.
Discusión: En la hipotensión intracraneal espontánea, el tratamiento no está estandarizado. Clásicamente, el parche hemático epidural no dirigido se ha realizado vía lumbar, pero el abordaje caudal es una opción válida y segura, ya que evita el riesgo de una posible punción accidental de la duramadre, con el consiguiente riesgo de empeoramiento clínico.
Conclusión: La vía caudal puede ser una opción más segura que la interlaminar en la realización de un parche hemático epidural, aunque se necesitan más estudios al respecto.
Palabras clave: Hipotensión intracraneal espontánea, parche hemático, infiltración caudal
ABSTRACT
Introduction: In the differential diagnosis of headache, spontaneous intracranial hypotension should be considered. Initial treatment is conservative; however, it is often ineffective. An epidural blood patch is recommended if symptoms persist for more than two weeks, or earlier in cases of severe clinical presentation.
Case presentation: A 24-year-old patient was admitted to the Neurology Department with bilateral pressing headache associated with neck stiffness and nausea, with a 25-day history. The patient had previously been evaluated twice in the Emergency Department without improvement despite prescribed treatment. No cerebrospinal fluid leak was identified on imaging studies. A diagnosis of spontaneous intracranial hypotension was established. Due to persistent symptoms, a caudal epidural blood patch was performed 13 days after admission, resulting in complete and immediate resolution of symptoms. The patient was discharged three days after the blood patch, asymptomatic.
Discussion: In spontaneous intracranial hypotension, treatment is not standardized. Traditionally, a non-targeted epidural blood patch has been performed via the lumbar approach; however, the caudal approach is a valid and safe option, as it avoids the risk of accidental dural puncture and the consequent potential clinical worsening.
Conclusion: The caudal approach may be a safer alternative to the interlaminar approach for performing an epidural blood patch; however, further studies are needed.
Key words: Spontaneous intracranial hypotension, blood patch, caudal epidural infiltration
Correspondencia
Cristina Sifre Julio
cristinasifre@gmail.com
Recibido: 04-04-2024
Aceptado: 22-06-2025
INTRODUCCIÓN
El síndrome de hipotensión intracraneal espontánea (SIH) es una causa cada vez más reconocida de cefalea secundaria, y los criterios diagnósticos están definidos en la Clasificación Internacional de Trastornos por Cefalea 3.ª edición (ICHD-3) (1). Su espectro clínico varía desde casos de cefalea ortostática leve con respuesta al tratamiento conservador, hasta casos más graves que requieren terapias dirigidas y técnicas de imagen más complejas. Se denomina hipotensión intracraneal espontánea para diferenciar este síndrome de la hipotensión provocada por una fuga de líquido cefalorraquídeo (LCR) de causa conocida, como un traumatismo, una cirugía a nivel craneoespinal, o más frecuentemente, una punción lumbar o una anestesia intradural (2), ya que patogénicamente son diferentes.
Se estima que la incidencia anual de la SIH es de 5/100.000 habitantes (2,3), pero no es infrecuente que inicialmente no sea diagnosticada. Aunque puede afectar a pacientes de cualquier edad, es más frecuente en mujeres entre 35 y 55 años (2).
La fuga de LCR puede ser desencadenada por una caída, un giro brusco, un estiramiento, una relación sexual, un estornudo, una actividad deportiva, un trauma leve (4).
La cefalea ortostática es el síntoma predominante, pero pueden existir otros síntomas neurológicos menos específicos (2,5,6,7,8,9,10,11).
En 2023 se publicó una guía de consenso multidisciplinar para el diagnóstico y el tratamiento de la SIH, con el objetivo de aumentar la concienciación sobre la SIH entre los profesionales de la salud, mejorar la precisión diagnóstica, promover investigaciones y tratamientos eficaces y reducir la discapacidad atribuible a la SIH. Concluyeron que la imagen de primera línea debe ser una resonancia magnética (RM) cerebral y medular con contraste, y que el tratamiento de primera línea es el parche hemático epidural no dirigido, que debe realizarse lo antes posible (9).
La seguridad de las técnicas que realizamos es un aspecto muy importante que hay que tener en consideración. El abordaje caudal en las infiltraciones epidurales realizadas en las Unidades de Dolor es muy frecuente. Es una vía segura para evitar la punción dural (salvo en los hipotéticos casos de punción de quistes de Tarlov o un saco descendido más allá de S2) y posibles lesiones neurológicas derivadas de punciones de arterias espinales. La vía caudal ha demostrado tener evidencia a corto y largo plazo en la lumbociatalgia secundaria a hernia discal (12).
Clásicamente, el parche hemático se ha realizado nivel lumbar interlaminar, pero en la actualización de Sun-Eldestein se contempla la opción de realizarlo vía caudal para evitar riesgos de complicaciones medulares asociadas al parche hemático llevado a cabo en segmentos espinales superiores (13). En la literatura revisada, solo se plantea la opción de realizar el parche hemático vía caudal en este artículo.
CASO CLÍNICO
Paciente de 24 años con antecedentes de crisis migrañosas mensuales desde la adolescencia, y 2 esguinces cervicales por accidentes de tráfico (4 y 2 años antes). En una de las ocasiones acudió a urgencias por cervicalgia postraumática.
Ingresó en el Servicio de Neurología por cefalea severa e invalidante, opresiva en ambas sienes, acompañada de rigidez cervical y náuseas, que aparecía en bipedestación y desaparecía en decúbito supino, de un mes de evolución, con agravamiento progresivo muy limitante.
La paciente refería un episodio similar 6 meses antes, que se resolvió de manera espontánea al cabo de un mes y medio, pero que motivó 2 ingresos en urgencias. La tomografía computarizada cerebral fue normal, la sintomatología mejoró con analgésicos por vía intravenosa y fue derivada a su domicilio en las 2 ocasiones. Se continuó el seguimiento de forma ambulatoria y debido a la persistencia de síntomas leves se solicitó una RM cerebral con contraste, que objetivó hallazgos sugestivos de síndrome de hipotensión intracraneal, sin colecciones subdurales ni realces anómalos. La paciente tuvo una evolución favorable, con desaparición completa de la clínica con el tratamiento analgésico pautado (paracetamol, dexketoprofeno y amitriptilina), y se le dio el alta de consultas externas de Neurología.
La exploración neurológica al ingreso era normal, eutímica, con una puntuación en la Escala Visual Analógica (EVA) de 10. Unos días después del ingreso, con el tratamiento pautado refería un EVA de 4.
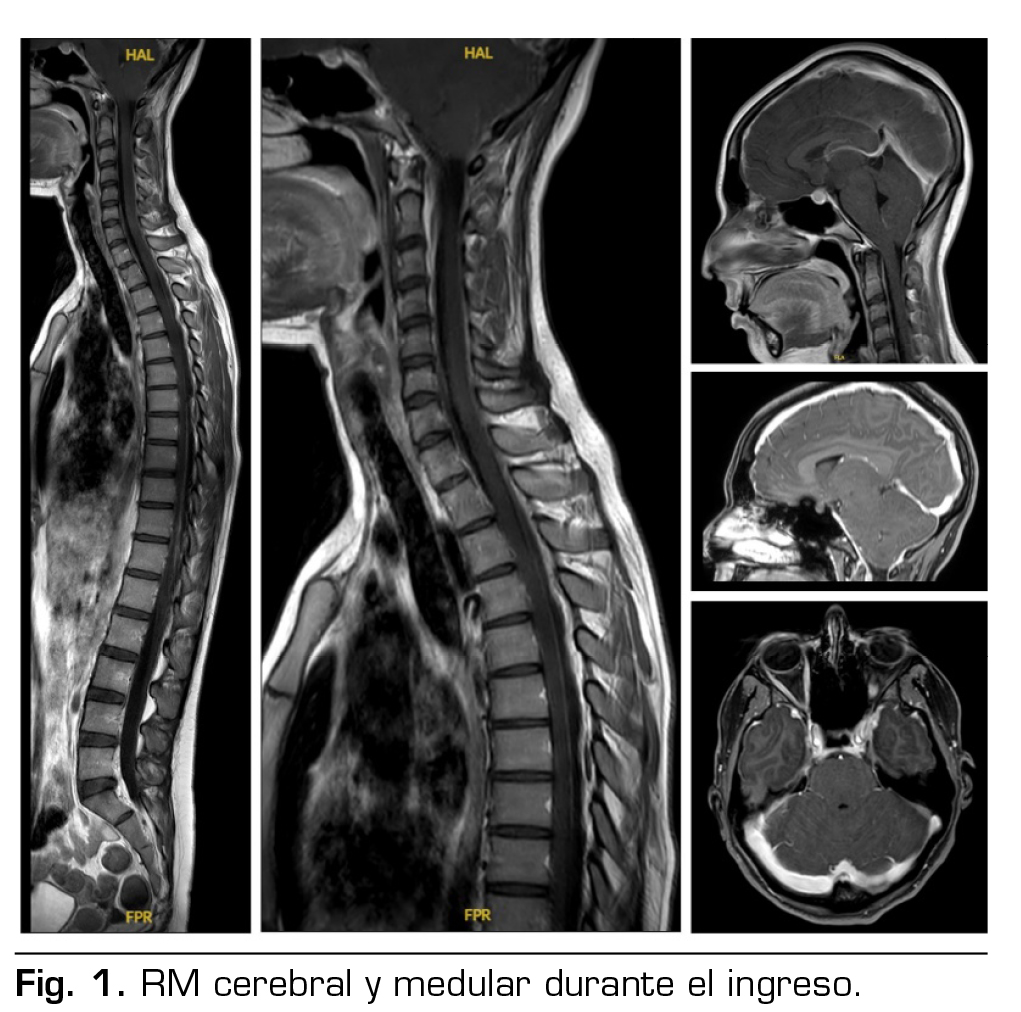
Pruebas complementarias: tomografía computarizada cerebral y analítica normales. RM cerebral y medular: signos de hipotensión intracraneal con engrosamiento dural y pequeñas colecciones laminares en convexidad frontoparietal, colecciones probablemente epidurales en la porción anterior cervical baja y en la región posterior a nivel dorsolumbar (Figura 1).

Tras el diagnóstico de cefalea secundaria a SIH, con clínica grave que no mejoró tras 10 días de tratamiento conservador, se contactó con la Unidad del Dolor para la realización de parche hemático lumbar.
No se había podido demostrar la existencia de fuga de LCR, pero la presencia de una colección líquida de 57 mm de longitud por delante de la columna anterior del LCR en los segmentos C6-T2, una colección epidural posterior desde T1 hasta T7, y las colecciones en la convexidad frontoparietal, sugerían la localización de las probables fugas, y decidimos realizar un parche hemático no dirigido.
Dada la sintomatología tan invalidante de la paciente, decidimos llevar a cabo el parche hemático vía caudal, para minimizar la posibilidad de provocar una nueva fuga de LCR por punción accidental de la duramadre que empeorara la clínica.
Se le informó a la paciente de la técnica a realizar y firmó el consentimiento informado para la realización de un parche hemático.
La técnica se realizó en el quirófano, con control por fluoroscopia, en decúbito prono, con aguja de Tuohy 18 G, e introducción del catéter para intentar llegar al espacio epidural lumbar. Tras comprobar con contraste yodado la localización de la punta del catéter (central y a nivel de L4-L5), inyectamos 20 ml de sangre autóloga extraída en el mismo momento, bajo medidas de estricta esterilidad, sin objetivarse complicaciones inmediatas. La paciente no refirió ninguna molestia durante la técnica.
La paciente permaneció en decúbito supino, se levantó a las 6 h aproximadamente durante un corto espacio de tiempo, sin referir cefalea. Inició la deambulación al día siguiente, sin cefalea ni ningún síntoma asociado. Como única incidencia, la paciente refirió una ligera sensación de tirantez cervical posterior con la flexión del cuello que mejoraba con la hiperextensión cervical, con un EVA de 1.
Fue dada de alta a las 72 h del procedimiento totalmente asintomática, 15 días después del ingreso.
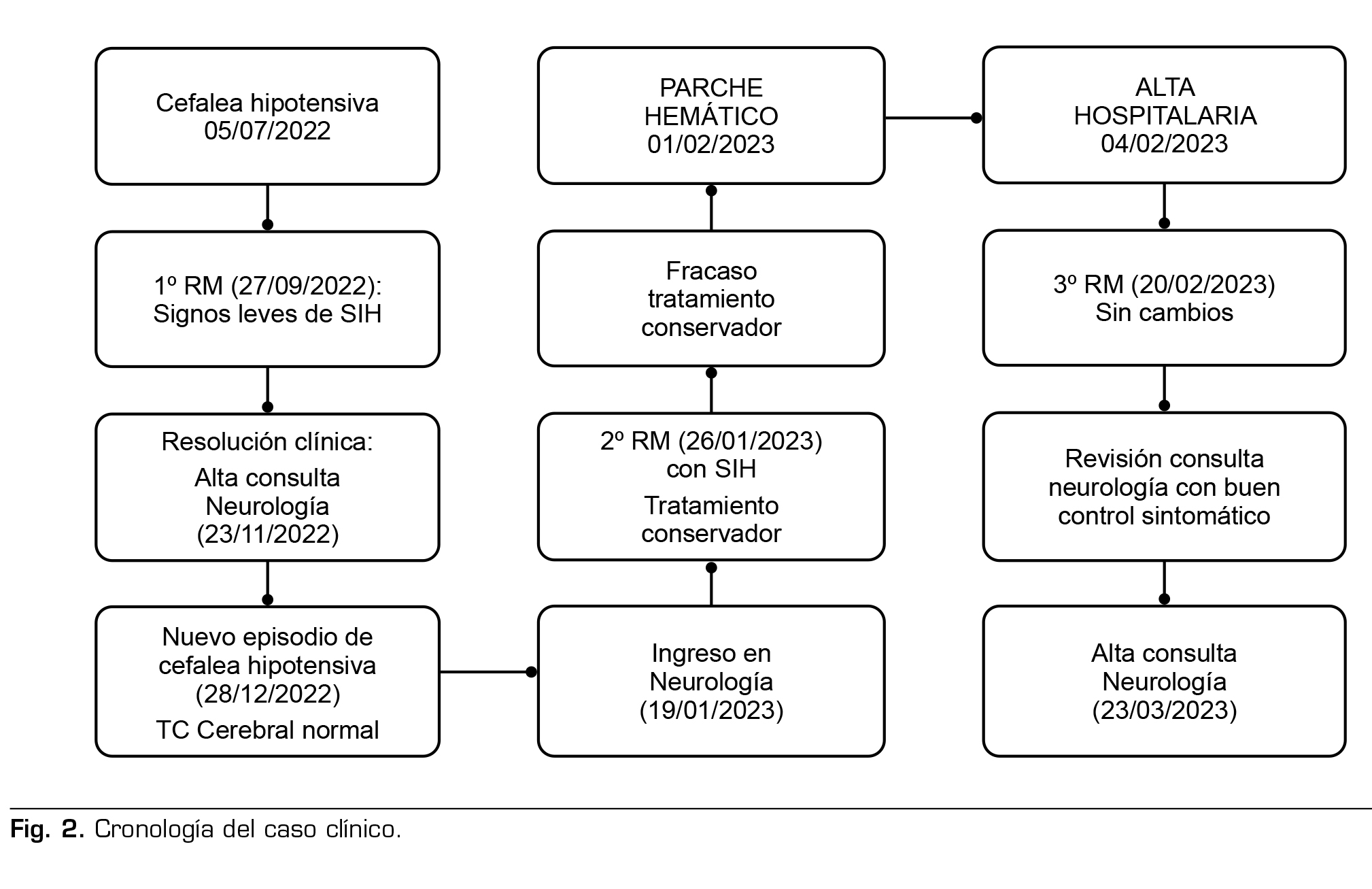
En el seguimiento posterior desde consultas externas, se constataron algunos episodios de cervicalgia moderada y de cefalea leve, tolerable con el tratamiento analgésico oral (paracetamol y antiinflamatorios no esteroideos). Se repitió la RM cerebral un mes después del alta, que no mostró cambios. Debido a la persistencia de clínica leve a pesar del tratamiento, se planteó la realización de un mieloTAC, pero este no llegó a realizarse por mejoría progresiva de la clínica y se mantuvo una actitud expectante.
En la última revisión (3 meses después) constaba que no había vuelto a tener cervicalgia y cefalea. La paciente está asintomática en el momento actual y lleva una vida completamente normal (Figura 2).
DISCUSIÓN
La SIH ocurre cuando el desequilibrio en la producción, absorción o flujo de LCR provoca un volumen bajo de LCR y/o presión intracraneal baja, con flacidez del cerebro dentro del cráneo (4), pérdida del efecto de flotabilidad y descenso-estiramiento secundario de las estructuras nerviosas y vasculares superiores (2).
Existen dos mecanismos fisiopatológicos principales en la cefalea por hipotensión intracraneal: la depleción de LCR que produce tracción e irritación de estructuras sensibles del sistema nervioso central, como las meninges y los nervios craneales sensitivos, que causa dolor; y la hipotensión intracraneal, que produce una vasodilatación cerebral compensatoria para mantener el volumen intracraneal, que causa una cefalea de tipo vascular (5,10,11). El componente postural de esta cefalea se atribuye a la tracción acentuada en la posición erguida debido a la gravedad (4,10).
Las tres principales causas y tipos de fuga de LCR en el síndrome de SIH son: desgarro ventral de la duramadre de forma espontánea, a menudo en el contexto de una enfermedad degenerativa de la columna vertebral (tipo I); divertículos meníngeos, que han sido asociados a anomalías del tejido conectivo (tipo II); y fístulas venosas de LCR (tipo III), (2,4,5,6). En cuanto a las pruebas de imagen, podemos caracterizarlas según la localización anatómica: cerebral o medular. Las imágenes cerebrales proporcionan una visión de las secuelas de la pérdida de LCR y son muy útiles para el diagnóstico inicial; el signo más típico es el descenso de las estructuras intracraneanas y un realce paquimeníngeo en la RM. Las imágenes medulares son útiles para buscar el origen de la fuga (5,9,10,11,14). Se han encontrado colecciones extradurales de LCR en aproximadamente la mitad de los pacientes con SIH (2). Las fugas se han localizado más frecuentemente a nivel torácico y cervical (8).
Actualmente el tratamiento no está estandarizado y las recomendaciones se basan en estudios de limitada calidad metodológica (series de casos y opiniones de expertos). Además, hay mucha variabilidad de protocolos entre distintos centros (10). No existen guías clínicas validadas, pero se ha intentado hacer una guía de consenso (9).
El tratamiento inicial de la SIH es conservador: reposo, abundante hidratación oral, analgésicos, cafeína, faja abdominal. Si no hay mejoría en dos semanas, la cefalea es moderada-severa, los síntomas son discapacitantes, hay un antecedente traumático, y/o hay una enfermedad del tejido conectivo o hiperlaxitud, se recomienda realizar un parche hemático a nivel lumbar, que debería repetirse en dos semanas, si no hay mejoría. Si un segundo parche también es inefectivo, se deben hacer pruebas de imagen invasivas para localizar el sitio exacto de la fuga y realizar un parche hemático dirigido. Si persiste la clínica, hay que plantearse tratamiento quirúrgico (parche epidural dirigido con productos selladores con fibrina, o embolización de una fístula venosa de LCR) (5,6,9,10,11,13,14).
En cuanto al parche hemático, no parece haber diferencias entre la realización de un parche dirigido al sitio exacto de la fuga de LCR y un parche “ciego” o no dirigido a nivel lumbar, cuando se desconoce el sitio de la fuga. Independientemente de que el riesgo de punción del saco dural es muy infrecuente si se realiza la punción caudal guiada por fluoroscopia o por ecografía, el abordaje caudal evita el posible riesgo de complicaciones medulares asociadas al parche hemático lumbar (13). Por ambos motivos, en nuestro caso, decidimos realizarlo vía caudal.
El mecanismo por el que mejoran los síntomas después de un parche hemático no es bien conocido, pero parece que produce un taponamiento inicial de la fuga dural (que ocasiona una mejoría inmediata de los síntomas), seguido de un depósito de fibrina y colágeno, que produce la cicatrización del punto de la fuga, favorecida por una acción inflamatoria que ocurre tres semanas después, aproximadamente (5,13,15). Es difícil entender cómo un parche hemático realizado en un punto muy distante a la fuga puede sellarla, en este caso el mecanismo fisiopatológico más importante es el aumento de la presión del LCR que provoca. Al restablecerse la presión normal en el LCR disminuye la tracción de las estructuras y la vasodilatación cerebral compensatoria (2,5,6).
Según el protocolo de realización de parche hemático del Servicio de Anestesia de nuestro hospital, se administra siempre un volumen máximo de 20 ml de sangre autóloga, o un volumen menor si el paciente presenta molestias durante la inyección de la sangre. En la bibliografía revisada hay distintas pautas; la mayoría de los autores utilizan volúmenes mayores, entre 25 y 40 ml, dejando al paciente en posición de ligero Trendelemburg para facilitar la extensión rostral de la sangre (5,15,16), aunque recientemente se ha publicado un caso clínico en el que se administraron solo 10 ml de sangre autóloga con buen resultado (17).
Se estima una tasa de éxito del 80-90 % con el primer parche. Se puede repetir hasta 2 o 3 veces con intervalos de 5 días entre ellos para limitar el riesgo de compresión de la médula espinal debido al volumen excesivo (5). El pronóstico del síndrome de SIH es favorable en la mayoría de los pacientes. El cuadro clínico suele resolverse en 2-4 semanas, aunque se han documentado episodios intermitentes de cefalea a intervalos de semanas o meses, debido probablemente a fugas intermitentes de LCR (13).
En nuestro caso clínico, la mejoría inmediata fue completa con un solo parche, y no fue necesaria la realización de un segundo parche porque la clínica persistente era leve y desapareció con el tratamiento conservador un mes después.
No existe ningún ensayo clínico aleatorizado que compare el tratamiento conservador con el parche hemático, la realización de uno o más parches, parche con sangre autóloga o con otras sustancias como suero fisiológico, dextranos o fibrina. El único metanálisis realizado sobre este tema se ha hecho con estudios no controlados. Los autores sugieren que no hay diferencias entre un parche hemático dirigido y uno no dirigido, y que los parches con un volumen de sangre mayor de 20 cc son más efectivos que los que utilizan un volumen menor (8).
Aunque existen muchas publicaciones sobre el tratamiento de la SIH con parche hemático lumbar no dirigido, no hemos encontrado ningún caso clínico en el que se utilice la vía caudal. La selección del abordaje epidural (caudal o interlaminar) debe guiarse por múltiples factores como la gravedad de la sintomatología, las características de los pacientes, los medios disponibles y los hallazgos en las pruebas de imagen (12).
CONCLUSIÓN
La SIH es una cefalea secundaria con un mayor reconocimiento en los últimos años. Aunque existen muchas incógnitas en el manejo de estos pacientes, parece que hay consenso en cuanto a la realización de un primer parche hemático no dirigido, si falla el tratamiento conservador. El abordaje caudal es una opción válida y segura para la realización de un parche hemático, ya que disminuye la posibilidad de realizar una punción dural y agravar la clínica de los pacientes con SIH.
En nuestro caso, la paciente era muy joven y la clínica muy invalidante, por lo que decidimos realizar el parche vía caudal tras consultar el UpToDate de Sun-Edelstein y Lay (13).
Hacen falta más estudios clínicos que confirmen la idoneidad de esta vía de abordaje, ya que no hemos encontrado en la literatura reciente ningún estudio al respecto.
CONFLICTOS DE INTERESES
Los autores declaran que no poseen conflictos de interés que puedan sesgar el contenido expresado en este artículo.
FUENTES DE FINANCIACIÓN
Este artículo no recibió financiamiento de ningún proyecto o agencia.
BIBLIOGRAFÍA